Acné
Maladie du follicule pilosébacé
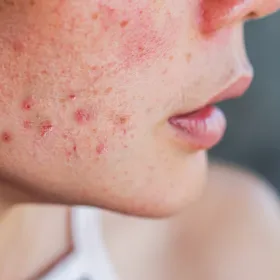
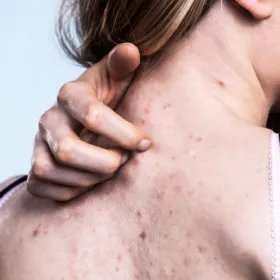
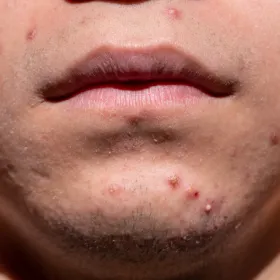
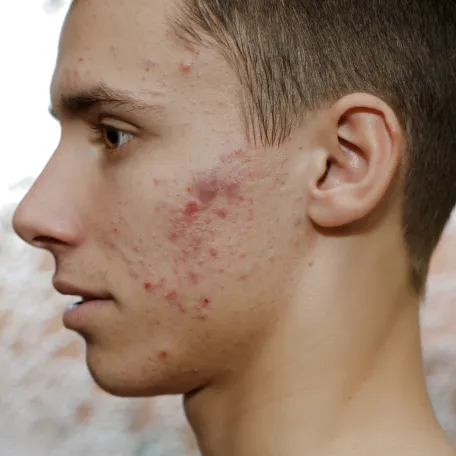
L’acné est l’un des problèmes de peau les plus fréquents. Elle touche majoritairement des adolescents (80 %, dont 15 % de manière sévère), mais aussi 20-25 % des adultes, en particulier les femmes. Chez l’adolescent, elle dure en moyenne de 3 à 4 ans, puis disparaît le plus souvent spontanément entre 18 et 20 ans.
Toutes nos vidéos sur l'acné arrow_outward
Tout savoir sur l'acné
Actu' sur l'acné arrow_outward
Questions fréquentes
Dermato-INFO répond à vos question portant sur les maladies de la peau.
Attention, nous ne pouvons donner d'avis médical !Pour aller plus loin

mail
Restez informés de toute l’actualité sur l'acné !
Recevez chaque jour des conseils d’experts pour prendre soin de votre peau !
Je m'inscris ! arrow_forward