3. Une verrue à quoi est-ce due ?
La cause des verrues
Un responsable : le virus des papillomes humains (human papillomavirus ou HPV).
Les verrues sont causées par un virus appelé papillomavirus humain (HPV). Le lien entre HPV et verrues est aujourd’hui clairement établi. En revanche, on ne comprend pas encore parfaitement pourquoi certaines personnes développent des verrues alors que d’autres, exposées au même virus, n’en développent jamais.
Il existe plus de 200 types de HPV connus, dont plusieurs dizaines peuvent infecter la peau et provoquer des verrues. Ce sont des virus très répandus : on peut les retrouver sur la peau de nombreuses personnes sans provoquer de symptômes. On estime ainsi qu’au moins une personne sur deux est porteuse d’HPV cutané sans le savoir.
Le virus profite généralement d’une petite fissure ou micro-blessure de la peau, souvent invisible (petite coupure, peau sèche, irritation), pour pénétrer dans l’épiderme. Il infecte alors certaines cellules de la peau appelées kératinocytes, ce qui peut entraîner une multiplication excessive de ces cellules et former la verrue.
Certaines maladies fragilisant l'épiderme peuvent aussi favoriser le développement des verrues.
Les mécanismes de développement des verrues sont encore mal élucidés
Même si l’on sait que les verrues sont causées par le papillomavirus humain (HPV), on ne comprend pas encore totalement pourquoi certaines personnes développent des verrues alors que d’autres, exposées au même virus, n’en développent jamais.
On pense qu’il existe une prédisposition individuelle, liée à des facteurs :
- Immunitaires : L’immunité locale de la peau, c’est-à-dire sa capacité à reconnaître et éliminer les micro-organismes étrangers potentiellement responsables d’infections (comme les virus), joue un rôle central : chez certaines personnes, le système immunitaire ne reconnaît pas suffisamment efficacement le virus HPV, ce qui lui permet de persister dans la peau et explique que les verrues puissent durer longtemps ou réapparaître après traitement.
- Génétiques
- Et parfois à l’état de la peau (peau fragile, irritée ou abîmée)
Lorsque le virus pénètre dans une cellule de la peau (le kératinocyte), deux situations sont possibles :
- Soit il se multiplie activement et entraîne l’apparition d’une verrue (on parle de cycle actif),
- Soit il reste latent, c’est-à-dire « endormi » dans la peau, parfois pendant des mois ou des années, avant de se réactiver plus tard. Cette réactivation pourrait être favorisée par certains facteurs comme le stress, la fatigue, des maladies ou une baisse des défenses immunitaires. Cependant, on ne sait pas encore précisément ce qui déclenche le passage entre la phase silencieuse et la phase active.
4. Quels examens pour les verrues ?
Un diagnostic avant tout clinique
Dans la grande majorité des cas, aucun examen complémentaire n’est nécessaire. Le diagnostic des verrues cutanées repose essentiellement sur l’examen clinique : le médecin ou le dermatologue peut le plus souvent reconnaître une verrue simplement en observant son aspect.
Dans la plupart des situations, il n’y a donc pas besoin de réaliser une biopsie ou d’autres examens.
En revanche, une biopsie peut parfois être nécessaire lorsque la lésion présente un aspect inhabituel (lésion atypique), lorsqu’elle est ulcérée (ouverte, saignante ou ne cicatrisant pas), ou lorsqu’il existe un doute diagnostique.
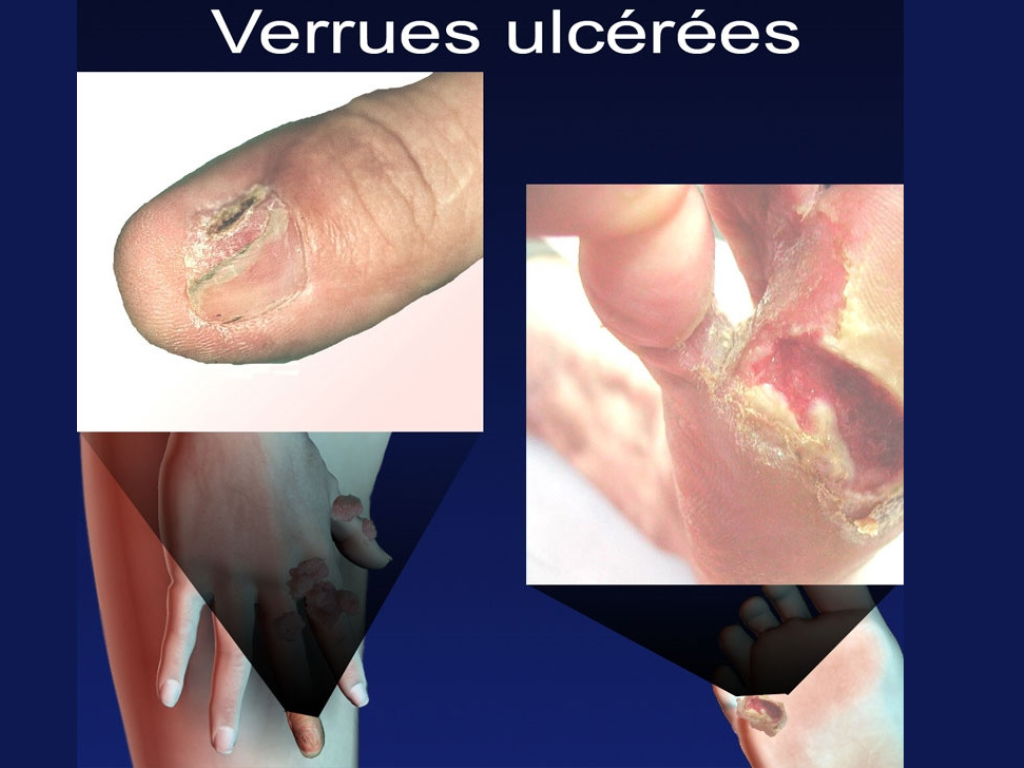
Attention aux verrues ulcérées…
Une lésion qui ressemble à une verrue plantaire mais qui s’accompagne d’une plaie chronique (qui ne cicatrise pas), ou une verrue située autour de l’ongle qui saigne, s’ulcère ou modifie l’aspect de l’ongle, doit faire l’objet d’un avis dermatologique.
Le médecin peut dans ce cas proposer une biopsie cutanée par précaution, afin d’écarter une autre maladie pouvant parfois ressembler à une verrue dont certaines lésions cancéreuses.