info Résumé
Les verrues sont des petites excroissances de peau bénignes très fréquentes, surtout chez les enfants. Elles sont causées par une infection cutanée due à un virus appelé papillomavirus humain (HPV).
Revêtant de multiples aspects suivant leur localisation, elles touchent environ un quart des enfants d'âge scolaire.
Elles sont peu contagieuses et dans la plupart des cas, elles disparaissent spontanément en moins de 2 ans, même sans traitement.
Les verrues, encore appelées papillomes viraux, sont des lésions cutanées bénignes, c'est-à-dire sans gravité, correspondant à des excroissances de peau souvent rugueuse et/ou en relief.
Elles sont liées à l'infection de la peau par un virus appelé « human papillomavirus » ou HPV dont il existe de nombreux types différents.
On distingue plusieurs types de verrues en fonction de leur aspect, de leur localisation sur le corps et du type de virus HPV responsable.
Les plus fréquentes sont les verrues vulgaires, les verrues plantaires, les verrues filiformes et les verrues planes.
1. Une verrue, à quoi ça ressemble ?
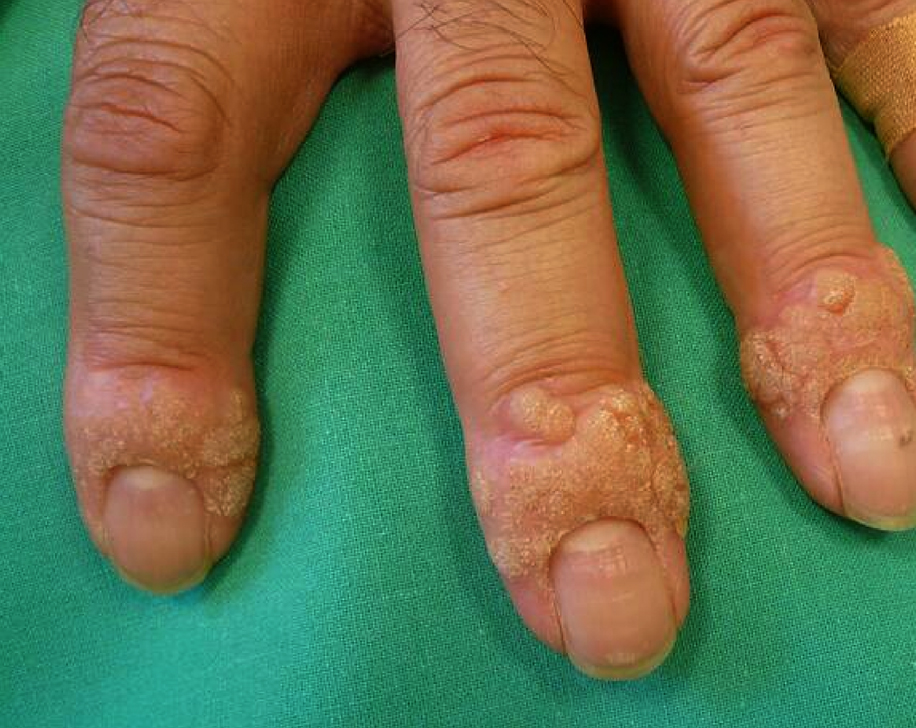
Les verrues vulgaire
Les verrues vulgaires sont des lésions arrondies uniques ou multiples, surélevées, rugueuses et dont la taille varie de quelques millimètres à 1 cm. Elles sont localisées principalement sur le dos des mains et sur les doigts.
Elles peuvent également se situer autour des ongles et devenir douloureuses dans cette localisation.
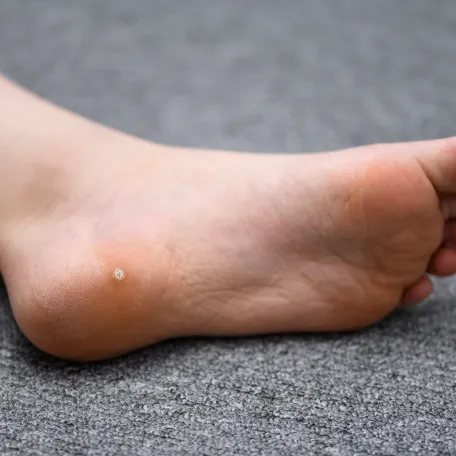
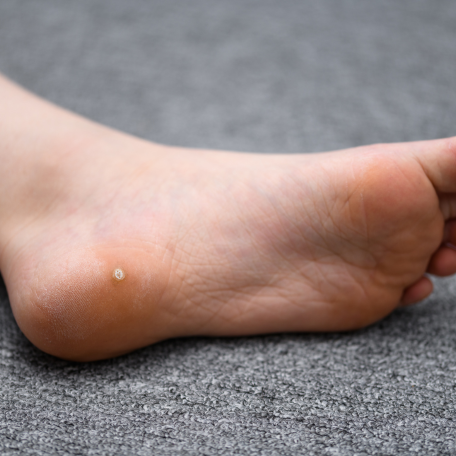
Les verrues plantaires
Il existe deux types de verrues plantaires :
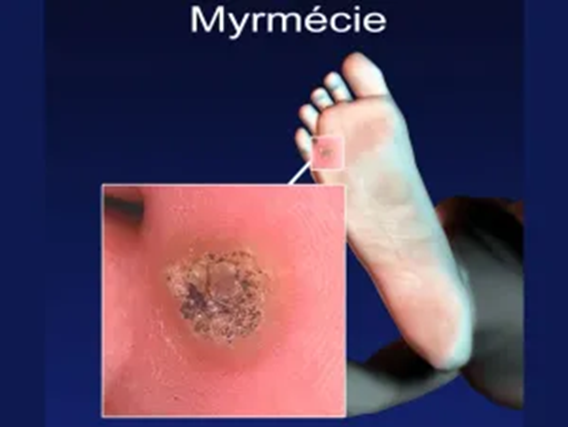
- La myrmécie qui est une lésion le plus souvent unique, bien délimitée, ponctuée de points noirâtres, et parfois douloureuse à l'appui.
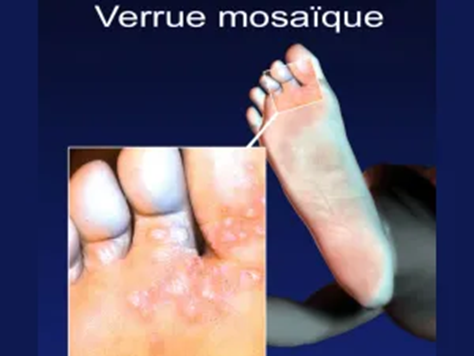
- Les verrues mosaïques qui sont localisées au niveau de la plante des pieds ou au niveau des mains ainsi qu’en périphérie des ongles. Elles se présentent sous la forme de plaques de peau épaissie recouvertes par des lésions multiples superficielles et non douloureuses.
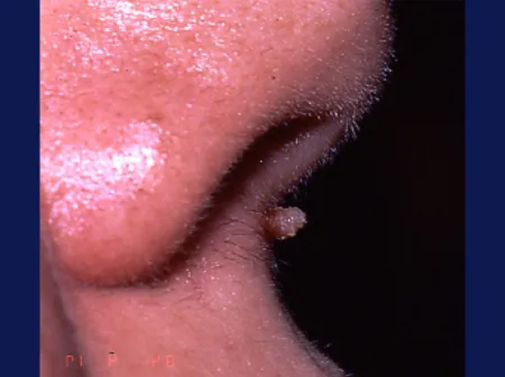
Les verrues filiformes
Les verrues filiformes sont longues et fines, situées principalement au niveau du visage, en particulier autour de la bouche et au niveau des zones de rasage (cou). Elles sont plus fréquentes chez les hommes que chez les femmes.
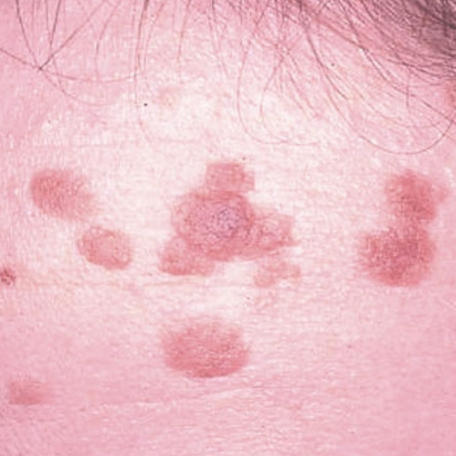
Les verrues planes
Les verrues planes siègent surtout au niveau du visage et sur le dos des mains. Il s'agit de lésions papuleuses arrondies ou polygonales (formes géométriques à plusieurs angles) de petite taille, de couleur chair ou pigmentées, retrouvées par dizaine ou par centaines, sous forme de plaques ou de stries secondaires au grattage.
Les verrues génitales ou condylomes
Certains papillomavirus affectent non pas la peau mais les muqueuses, en particulier les muqueuses ano-génitales, et sont responsables de condylomes ou verrues génitales. La contamination se faisant essentiellement par voie sexuelle, les condylomes sont considérés comme une infection sexuellement transmissible et traités dans la rubrique « infection sexuellement transmissible ».
En savoir + sur les condylomes
2. Qu’est-ce qu’une verrue ?
Les verrues cutanées sont très fréquentes. En France, elles concerneraient environ une personne sur quatre, et touchent surtout les enfants de 5 à 15 ans. On estime ainsi que 50 à 70 % des enfants développeront au moins une verrue vulgaire au cours de leur scolarité, et 20 à 30 % une verrue plantaire.
Après l’adolescence, leur fréquence diminue généralement entre 15 et 20 ans, puis peut réaugmenter chez l’adulte, notamment après 25 ans.
Même si elles sont surtout observées chez l’enfant, les verrues restent donc relativement fréquentes chez l’adulte.
Elles sont également plus fréquentes chez les personnes dont les défenses immunitaires sont affaiblies (immunodépression), par exemple après une greffe d’organe en raison des traitements immunosuppresseurs nécessaires.
En cas d’apparition chez un adulte de verrues très nombreuses, étendues ou inhabituelles, sans cause connue, un médecin peut proposer un bilan comprenant notamment une numération des globules blancs et, dans certains cas, une sérologie VIH, afin de rechercher une fragilité du système immunitaire.
Une maladie peu contagieuse
Les verrues sont modérément contagieuses. La principale source de contamination est la verrue elle-même : elle libère de minuscules fragments de peau (appelés squames) contenant le virus HPV, qui peuvent se déposer sur la peau ou dans l’environnement. Ainsi, le principal réservoir du virus est la personne porteuse de verrues.
La transmission se fait le plus souvent par contact direct peau à peau, surtout lorsque la peau est fragilisée (petites coupures, micro-blessures, peau sèche ou irritée), ce qui facilite l’entrée du virus.
Certains facteurs favorisent la propagation des verrues, notamment :
- Les milieux humides (piscines, vestiaires, douches collectives, salles de sport),
- La transpiration et la macération (en particulier au niveau des pieds),
- Les contacts rapprochés entre enfants (école, activités sportives),
- La vie en collectivité ou dans des familles nombreuses.
Certaines professions peuvent aussi être plus exposées, notamment celles impliquant la manipulation régulière de viande, de volailles ou de poissons (abattoirs, bouchers, poissonniers, vétérinaires).
En revanche, serrer la main, partager une tasse ou utiliser des couverts avec une personne porteuse d’une verrue n’est généralement pas suffisant pour contaminer une autre personne, car la transmission nécessite le plus souvent un contact plus prolongé.
Une évolution spontanée vers la guérison
Dans la majorité des cas, le système immunitaire parvient naturellement à éliminer le virus et à faire disparaître les verrues.
Chez l’enfant, l’évolution est le plus souvent favorable : la durée moyenne d’évolution des verrues cutanées est d’environ 2 ans. On estime qu’environ un tiers des verrues disparaît spontanément en 6 mois, et que deux tiers régressent spontanément en moins de 2 ans.
Verrues et cancer
Les HPV responsables des verrues des mains et des pieds n’entraînent pas de cancer de la peau. Autrement dit, les verrues cutanées ne favorisent pas la survenue d’un cancer de la peau. Contrairement à certains HPV qui infectent les muqueuses (notamment ceux impliqués dans le cancer du col de l’utérus), les HPV des verrues cutanés ne sont pas directement cancérigènes.
En revanche, certaines lésions ressemblant à une verrue peuvent dans de rares cas correspondre à un autre problème de peau, notamment un cancer cutané.
Ainsi, une lésions ressemblant à verrue située sous le pied et associée à une ulcération (une plaie) persistante, ou une verrue située autour de l’ongle qui saigne, s’ulcère, grossit ou déforme l’ongle, doit conduire à consulter un médecin afin d’éliminer une lésion cancéreuse pouvant parfois imiter l’aspect d’une verrue.
3. Une verrue à quoi est-ce due ?
La cause des verrues
Un responsable : le virus des papillomes humains (human papillomavirus ou HPV).
Les verrues sont causées par un virus appelé papillomavirus humain (HPV). Le lien entre HPV et verrues est aujourd’hui clairement établi. En revanche, on ne comprend pas encore parfaitement pourquoi certaines personnes développent des verrues alors que d’autres, exposées au même virus, n’en développent jamais.
Il existe plus de 200 types de HPV connus, dont plusieurs dizaines peuvent infecter la peau et provoquer des verrues. Ce sont des virus très répandus : on peut les retrouver sur la peau de nombreuses personnes sans provoquer de symptômes. On estime ainsi qu’au moins une personne sur deux est porteuse d’HPV cutané sans le savoir.
Le virus profite généralement d’une petite fissure ou micro-blessure de la peau, souvent invisible (petite coupure, peau sèche, irritation), pour pénétrer dans l’épiderme. Il infecte alors certaines cellules de la peau appelées kératinocytes, ce qui peut entraîner une multiplication excessive de ces cellules et former la verrue.
Certaines maladies fragilisant l'épiderme peuvent aussi favoriser le développement des verrues.
Les mécanismes de développement des verrues sont encore mal élucidés
Même si l’on sait que les verrues sont causées par le papillomavirus humain (HPV), on ne comprend pas encore totalement pourquoi certaines personnes développent des verrues alors que d’autres, exposées au même virus, n’en développent jamais.
On pense qu’il existe une prédisposition individuelle, liée à des facteurs :
- Immunitaires : L’immunité locale de la peau, c’est-à-dire sa capacité à reconnaître et éliminer les micro-organismes étrangers potentiellement responsables d’infections (comme les virus), joue un rôle central : chez certaines personnes, le système immunitaire ne reconnaît pas suffisamment efficacement le virus HPV, ce qui lui permet de persister dans la peau et explique que les verrues puissent durer longtemps ou réapparaître après traitement.
- Génétiques
- Et parfois à l’état de la peau (peau fragile, irritée ou abîmée)
Lorsque le virus pénètre dans une cellule de la peau (le kératinocyte), deux situations sont possibles :
- Soit il se multiplie activement et entraîne l’apparition d’une verrue (on parle de cycle actif),
- Soit il reste latent, c’est-à-dire « endormi » dans la peau, parfois pendant des mois ou des années, avant de se réactiver plus tard. Cette réactivation pourrait être favorisée par certains facteurs comme le stress, la fatigue, des maladies ou une baisse des défenses immunitaires. Cependant, on ne sait pas encore précisément ce qui déclenche le passage entre la phase silencieuse et la phase active.
4. Quels examens pour les verrues ?
Un diagnostic avant tout clinique
Dans la grande majorité des cas, aucun examen complémentaire n’est nécessaire. Le diagnostic des verrues cutanées repose essentiellement sur l’examen clinique : le médecin ou le dermatologue peut le plus souvent reconnaître une verrue simplement en observant son aspect.
Dans la plupart des situations, il n’y a donc pas besoin de réaliser une biopsie ou d’autres examens.
En revanche, une biopsie peut parfois être nécessaire lorsque la lésion présente un aspect inhabituel (lésion atypique), lorsqu’elle est ulcérée (ouverte, saignante ou ne cicatrisant pas), ou lorsqu’il existe un doute diagnostique.
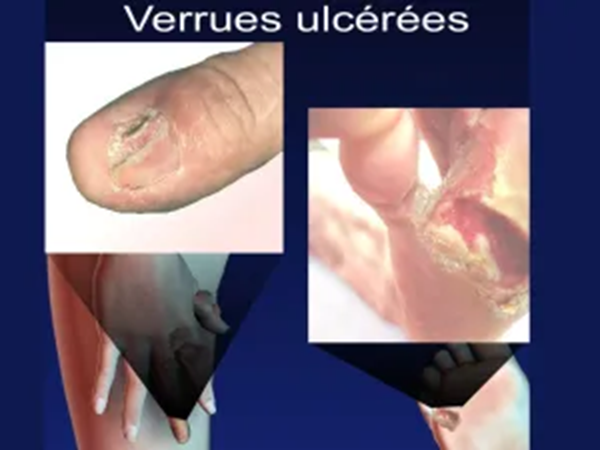
Attention aux verrues ulcérées…
Une lésion qui ressemble à une verrue plantaire mais qui s’accompagne d’une plaie chronique (qui ne cicatrise pas), ou une verrue située autour de l’ongle qui saigne, s’ulcère ou modifie l’aspect de l’ongle, doit faire l’objet d’un avis dermatologique.
Le médecin peut dans ce cas proposer une biopsie cutanée par précaution, afin d’écarter une autre maladie pouvant parfois ressembler à une verrue dont certaines lésions cancéreuses.
Les traitements les verrues
Une guérison spontanée le plus souvent en quelques mois
L'impossibilité d'éradiquer le virus de façon définitive explique la fréquence des récidives et parfois le sentiment de découragement éprouvé devant des traitements perçus comme insuffisamment efficaces.
La disparition spontanée des lésions dans les 2 ans peut justifier l'abstention thérapeutique si le préjudice esthétique est accepté par le patient.
Les verrues cutanées régressent le plus souvent spontanément dans les 2 ans. Dans certains cas, les lésions peuvent persister plusieurs années, chez l'enfant comme chez l'adulte, sans autre conséquence qu'un préjudice esthétique, principal facteur motivant le recours à un traitement qui reste à ce jour purement symptomatique.
En effet, aucun traitement ne permet aujourd'hui l'éradication du virus. L'objectif thérapeutique se résume donc à la destruction pure et simple des lésions visibles par diverses méthodes, aucune d'entre elles n'ayant fait la preuve de sa supériorité à long terme par rapport aux autres. Il n'existe actuellement aucune recommandation privilégiant une méthode plutôt qu'une autre et on peut ainsi indifféremment commencer par l'une ou l'autre technique, et passer également indifféremment de l'une à l'autre.
Le virus ne pouvant être éliminé de façon définitive, et pouvant persister en zone péri-lésionnelle, les récidives sont fréquentes. Il n'est alors pas rare d'éprouver un sentiment de découragement et de relative inefficacité des traitements proposés. Compte tenu de l'évolution spontanément favorable des lésions, l'abstention thérapeutique peut donc parfois être proposée.
En revanche, chez l'adulte, des lésions plantaires ou péri-unguéales ulcérées pouvant prendre l'aspect de verrues doivent motiver une consultation chez le dermatologue afin d'éliminer un cancer cutané dont la prise en charge thérapeutique est alors naturellement radicalement différente.
Les méthodes physiques
Il existe plusieurs méthodes physiques de destruction des verrues. Toutes sont plus ou moins douloureuses et peuvent nécessiter parfois une anesthésie locale.
- La cryothérapie : c'est de loin la méthode la plus répandue en raison de son extrême facilité d'utilisation et de son faible coût. Elle consiste en l'application locale d'azote liquide, soit à l'aide d'un coton-tige maintenu sur la lésion pendant une dizaine de secondes, soit par pulvérisation à l'aide d'un spray. C'est une méthode qui peut être efficace dès la première séance, mais il est souvent nécessaire de renouveler l'opération plusieurs fois pour obtenir la disparition totale des lésions.
- L'électrocoagulation : basée sur l'utilisation d'un bistouri électrique, il s'agit d'une technique ancienne qui n'a plus véritablement d'indication aujourd'hui compte tenu des autres techniques proposées et des risques de cicatrices.
- Le curetage chirurgical : il reste réservé aux lésions volumineuses uniques ou pédiculées. Il existe un risque de cicatrice douloureuse.
- La vaporisation au laser CO2 : il s'agit d'une méthode coûteuse laissant une cicatrice dans 50% des cas. Comme pour l'électrocoagulation, la formation de vapeurs contenant des particules virales, donc potentiellement contaminantes, nécessite à la fois une aspiration efficace ainsi que la protection du visage (yeux, nez, bouche) tant du patient que du médecin.
Les méthodes chimiques
Les kératolytiques : des préparations à base d'acide salicylique à des concentrations variant de 10 à 60%, associé ou non à de l'acide lactique et à de l'acide trichloracétique, peuvent être appliquées quotidiennement sous pansement occlusif (fermé) pendant une à deux semaines pour désépaissir et « décaper » les verrues surtout si elles sont épaisses.
Quand retourner voir le dermatologue après traitement ?
Que les verrues aient été détruites par une méthode physique ou par une méthode chimique, il est recommandé de retourner voir le dermatologue 3 à 4 semaines plus tard afin de s'assurer de la bonne évolution du traitement et de la bonne cicatrisation des lésions. Il n'est pas rare que des séances supplémentaires soient proposées en raison d'une disparition incomplète des lésions. Un suivi mensuel par le dermatologue est recommandé jusqu'à la disparition complète des lésions.
Les complications liées aux traitements
Les traitements destructeurs des verrues entraînent une nécrose cutanée susceptible de s'ulcérer et de se surinfecter. Un traitement désinfectant local est en général suffisant, le recours à un traitement antibiotique par voie générale restant exceptionnel et réservé aux cas les plus sévères.
Les traitements d'avenir
Deux pistes de recherche sont actuellement explorées :
- les traitements immunomodulateurs dont le principe serait d'essayer de déclencher une réaction immunitaire susceptible d'éliminer les virus HPV ;
- la vaccination préventive contre les virus HPV de façon similaire à celle qui est proposée aux jeunes filles à la puberté ou dans la première année suivant les premiers rapports sexuels afin de prévenir la survenue de verrues génitales et d'un cancer du col de l'utérus (voir rubrique organes génitaux).
Quid de l'homéopathie, des rebouteux et des magnétiseurs ?
Les limites de la médecine traditionnelle dans le traitement des verrues cutanées laissent évidemment la place aux méthodes moins conventionnelles et aux médecines parallèles qui peuvent avoir une certaine efficacité même si ces dernières ne sont ni scientifiquement documentées, ni scientifiquement validées. Les traitements homéopathiques et phytothérapiques, les magnétiseurs, les rebouteux sont ainsi régulièrement essayés par bon nombre de personnes avec parfois une relative efficacité, en n'oubliant pas cependant que l'évolution naturelle des verrues est habituellement leur disparition spontanée… avec ou sans traitement !
Les traitements d'avenir
Même si les traitements actuels permettent souvent de faire disparaître les verrues visibles, ils n’éliminent pas toujours totalement le virus. C’est pourquoi plusieurs pistes de recherche continuent d’être explorées.
Deux grandes approches sont particulièrement étudiées :
- Les traitements immunomodulateurs, dont l’objectif est de stimuler le système immunitaire afin qu’il reconnaisse mieux le virus HPV et puisse l’éliminer plus efficacement.
- La vaccination contre certains HPV, déjà largement utilisée pour prévenir les infections responsables de verrues génitales (les condylomes) et de certains cancers (notamment le cancer du col de l’utérus). Il est possible que cette vaccination puisse réduire la fréquence ou la persistance de certaines verrues cutanées. Des essais cliniques sont actuellement en cours, notamment en France, afin d’évaluer son efficacité dans cette indication (le lien étude Vac-Warts)
Quid de l'homéopathie, des rebouteux et des magnétiseurs ?
Comme les traitements médicaux classiques ne sont pas toujours totalement efficaces et que les verrues peuvent être longues à disparaître, certaines personnes se tournent vers des méthodes dites alternatives : homéopathie, phytothérapie, magnétiseurs, rebouteux, etc.
Il arrive que certaines personnes rapportent une amélioration après ce type de prise en charge, même si ces méthodes n’ont pas démontré d’efficacité scientifiquement validée.
Il faut aussi garder en tête que les verrues ont très souvent une évolution naturellement favorable : dans la majorité des cas, elles finissent par disparaître spontanément au bout de quelques mois ou années, avec ou sans traitement. Cela peut donner l’impression qu’une méthode, quelle qu’elle soit, a fonctionné, alors qu’il s’agit parfois simplement de l’évolution naturelle de la verrue.
6. Conseils à suivre pour les verrues
La principale source de contagion est la verrue elle-même, car elle libère de minuscules fragments de peau (squames) contenant le virus, qui peuvent se disséminer dans l’environnement.
La transmission se fait surtout par contact direct peau à peau, et elle est favorisée lorsque la peau est fragilisée (petites coupures, irritations, peau sèche).
Il est donc recommandé d’éviter de gratter, d’écorcher ou d’arracher une verrue, afin de limiter les risques de propagation du virus et de contamination des zones voisines.
Par ailleurs, le virus HPV se développe plus facilement dans les milieux humides et les zones de macération. Il est donc conseillé de bien se sécher les pieds, en particulier entre les orteils, après la douche, la piscine ou le sport.
Le port de chaussures de piscine peut être proposé par précaution, mais son efficacité n’est pas clairement démontrée.
Les porteurs de verrues ne sont pas des pestiférés !
Même si les verrues cutanées sont contagieuses, le risque de transmission d’une personne à l’autre reste faible dans la vie quotidienne.
Par exemple, on ne risque généralement pas ‘d’attraper une verrue’ simplement en serrant la main d’une personne qui en a.
Au sein d’une famille, il est donc inutile d’isoler la vaisselle, les vêtements ou le linge d’un enfant porteur de verrues.
De même, il ne s’agit pas d’une contre-indication à la piscine !
Il faut rappeler que le papillomavirus est un virus très répandu : il est présent à la surface de la peau de nombreuses personnes, souvent sans provoquer de verrues.
Quelques conseils à respecter après traitement
- Une hygiène rigoureuse pour limiter les infections : une des complications après un traitement destructeur (azote liquide etc.) est une petite infection locale. Il est donc recommandé de laver régulièrement et soigneusement la zone traitée, et de bien se laver les mains après avoir touché la verrue ou la zone en cours de cicatrisation.
- Que faire en cas de cloque après azote liquide ?
La cryothérapie (c’est-à-dire l’application d’azote liquide) provoque souvent une cloque, parfois remplie de sang (bulle hémorragique), qui peut être douloureuse.
Dans ce cas, il est possible, si nécessaire, de la percer délicatement avec une aiguille/ un ciseau désinfectée (ou stérile) afin d’évacuer le liquide, puis de bien nettoyer et désinfecter la zone.
- En cas de douleur importante, de rougeur qui s’étend ou de présence de pus, il est recommandé de demander un avis médical.