Les verrues, encore appelées papillomes viraux, sont des lésions cutanées bénignes, c'est-à-dire sans gravité, correspondant à des excroissances de peau souvent rugueuse et/ou en relief.
Elles sont liées à l'infection de la peau par un virus appelé « human papillomavirus » ou HPV dont il existe de nombreux types différents.
On distingue plusieurs types de verrues en fonction de leur aspect, de leur localisation sur le corps et du type de virus HPV responsable.
Les plus fréquentes sont les verrues vulgaires, les verrues plantaires, les verrues filiformes et les verrues planes.
1. Une verrue, à quoi ça ressemble ?
Les verrues vulgaire
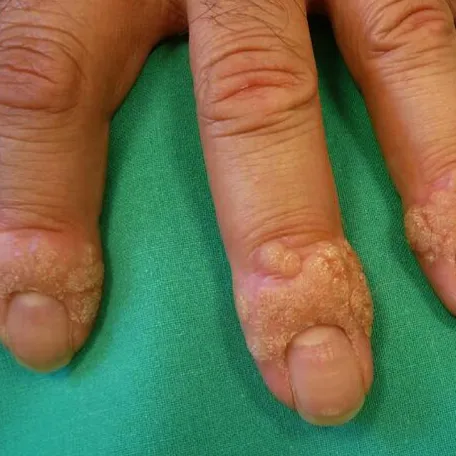
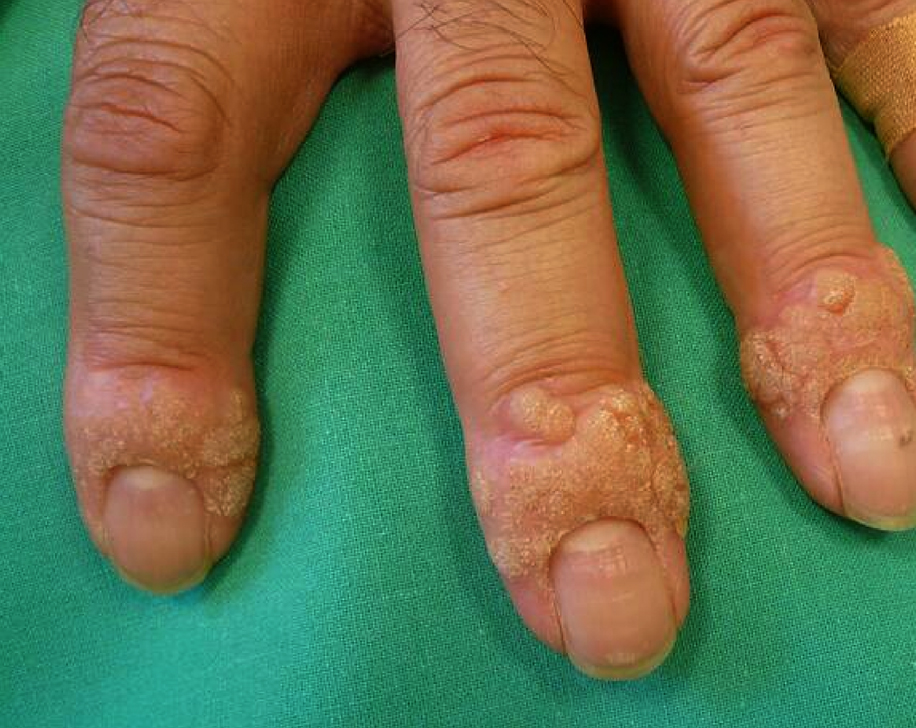
Les verrues vulgaires sont des lésions arrondies uniques ou multiples, surélevées, rugueuses et dont la taille varie de quelques millimètres à 1 cm. Elles sont localisées principalement sur le dos des mains et sur les doigts.
Elles peuvent également se situer autour des ongles et devenir douloureuses dans cette localisation.
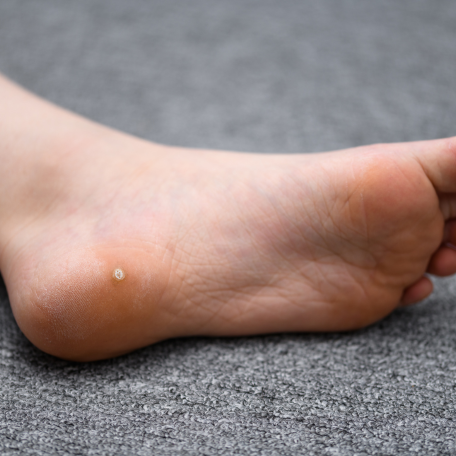
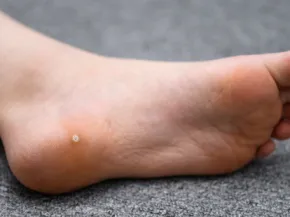
Les verrues plantaires
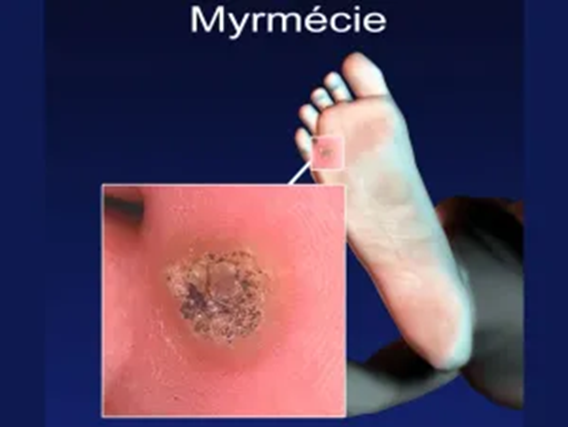
Il existe deux types de verrues plantaires :
- La myrmécie qui est une lésion le plus souvent unique, bien délimitée, ponctuée de points noirâtres, et parfois douloureuse à l'appui.
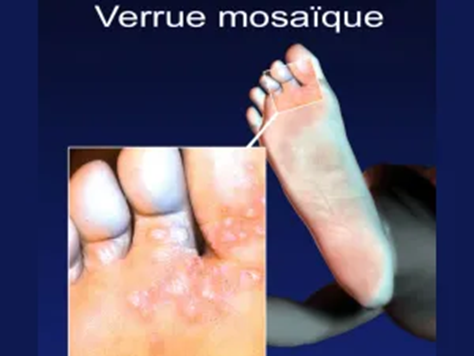
- Les verrues mosaïques qui sont localisées au niveau de la plante des pieds ou au niveau des mains ainsi qu’en périphérie des ongles. Elles se présentent sous la forme de plaques de peau épaissie recouvertes par des lésions multiples superficielles et non douloureuses.
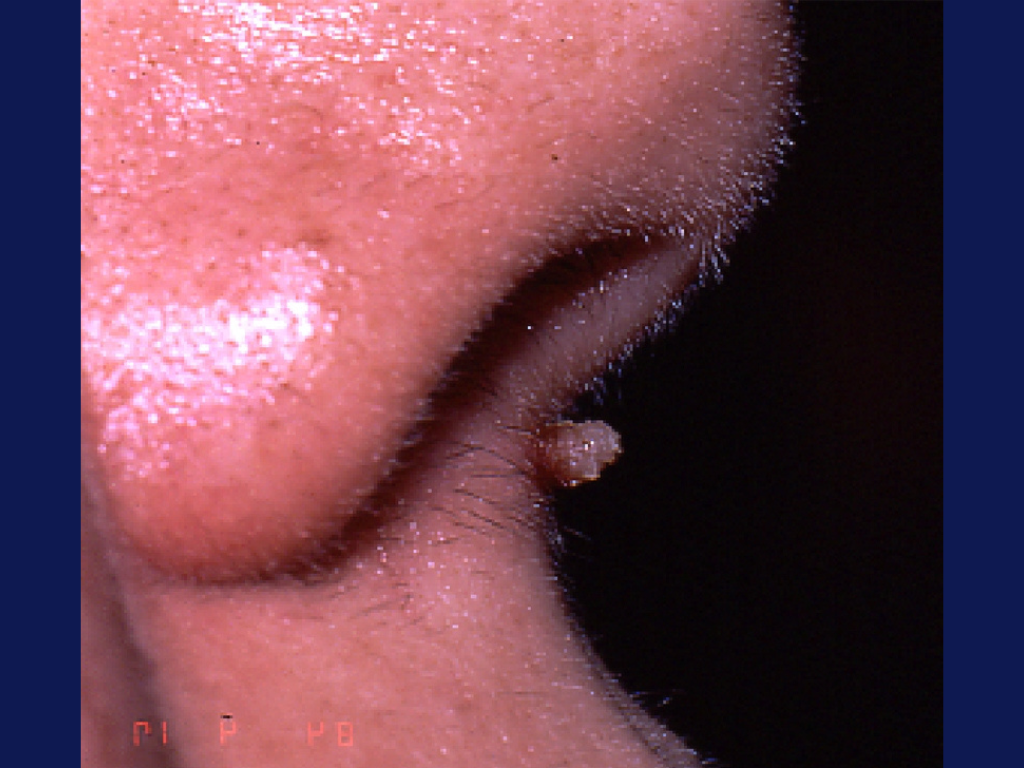
Les verrues filiformes
Les verrues filiformes sont longues et fines, situées principalement au niveau du visage, en particulier autour de la bouche et au niveau des zones de rasage (cou). Elles sont plus fréquentes chez les hommes que chez les femmes.
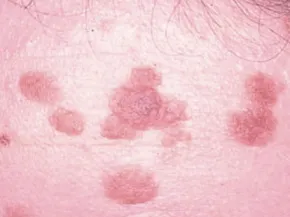
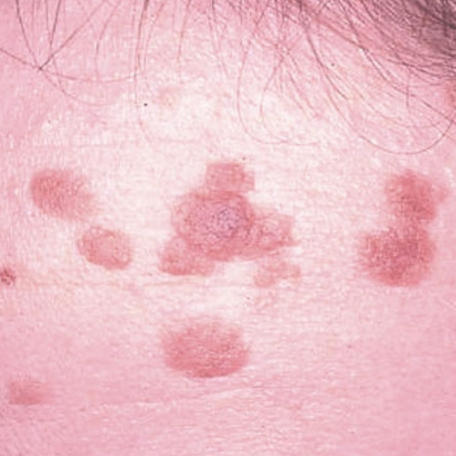
Les verrues planes
Les verrues planes siègent surtout au niveau du visage et sur le dos des mains. Il s'agit de lésions papuleuses arrondies ou polygonales (formes géométriques à plusieurs angles) de petite taille, de couleur chair ou pigmentées, retrouvées par dizaine ou par centaines, sous forme de plaques ou de stries secondaires au grattage.
Les verrues génitales ou condylomes
Certains papillomavirus affectent non pas la peau mais les muqueuses, en particulier les muqueuses ano-génitales, et sont responsables de condylomes ou verrues génitales. La contamination se faisant essentiellement par voie sexuelle, les condylomes sont considérés comme une infection sexuellement transmissible et traités dans la rubrique « infection sexuellement transmissible ».
En savoir + sur les condylomes
2. Qu’est-ce qu’une verrue ?
Les verrues cutanées sont très fréquentes. En France, elles concerneraient environ une personne sur quatre, et touchent surtout les enfants de 5 à 15 ans. On estime ainsi que 50 à 70 % des enfants développeront au moins une verrue vulgaire au cours de leur scolarité, et 20 à 30 % une verrue plantaire.
Après l’adolescence, leur fréquence diminue généralement entre 15 et 20 ans, puis peut réaugmenter chez l’adulte, notamment après 25 ans.
Même si elles sont surtout observées chez l’enfant, les verrues restent donc relativement fréquentes chez l’adulte.
Elles sont également plus fréquentes chez les personnes dont les défenses immunitaires sont affaiblies (immunodépression), par exemple après une greffe d’organe en raison des traitements immunosuppresseurs nécessaires.
En cas d’apparition chez un adulte de verrues très nombreuses, étendues ou inhabituelles, sans cause connue, un médecin peut proposer un bilan comprenant notamment une numération des globules blancs et, dans certains cas, une sérologie VIH, afin de rechercher une fragilité du système immunitaire.
Une maladie peu contagieuse
Les verrues sont modérément contagieuses. La principale source de contamination est la verrue elle-même : elle libère de minuscules fragments de peau (appelés squames) contenant le virus HPV, qui peuvent se déposer sur la peau ou dans l’environnement. Ainsi, le principal réservoir du virus est la personne porteuse de verrues.
La transmission se fait le plus souvent par contact direct peau à peau, surtout lorsque la peau est fragilisée (petites coupures, micro-blessures, peau sèche ou irritée), ce qui facilite l’entrée du virus.
Certains facteurs favorisent la propagation des verrues, notamment :
- Les milieux humides (piscines, vestiaires, douches collectives, salles de sport),
- La transpiration et la macération (en particulier au niveau des pieds),
- Les contacts rapprochés entre enfants (école, activités sportives),
- La vie en collectivité ou dans des familles nombreuses.
Certaines professions peuvent aussi être plus exposées, notamment celles impliquant la manipulation régulière de viande, de volailles ou de poissons (abattoirs, bouchers, poissonniers, vétérinaires).
En revanche, serrer la main, partager une tasse ou utiliser des couverts avec une personne porteuse d’une verrue n’est généralement pas suffisant pour contaminer une autre personne, car la transmission nécessite le plus souvent un contact plus prolongé.
Une évolution spontanée vers la guérison
Dans la majorité des cas, le système immunitaire parvient naturellement à éliminer le virus et à faire disparaître les verrues.
Chez l’enfant, l’évolution est le plus souvent favorable : la durée moyenne d’évolution des verrues cutanées est d’environ 2 ans. On estime qu’environ un tiers des verrues disparaît spontanément en 6 mois, et que deux tiers régressent spontanément en moins de 2 ans.
Verrues et cancer
Les HPV responsables des verrues des mains et des pieds n’entraînent pas de cancer de la peau. Autrement dit, les verrues cutanées ne favorisent pas la survenue d’un cancer de la peau. Contrairement à certains HPV qui infectent les muqueuses (notamment ceux impliqués dans le cancer du col de l’utérus), les HPV des verrues cutanés ne sont pas directement cancérigènes.
En revanche, certaines lésions ressemblant à une verrue peuvent dans de rares cas correspondre à un autre problème de peau, notamment un cancer cutané.
Ainsi, une lésions ressemblant à verrue située sous le pied et associée à une ulcération (une plaie) persistante, ou une verrue située autour de l’ongle qui saigne, s’ulcère, grossit ou déforme l’ongle, doit conduire à consulter un médecin afin d’éliminer une lésion cancéreuse pouvant parfois imiter l’aspect d’une verrue.