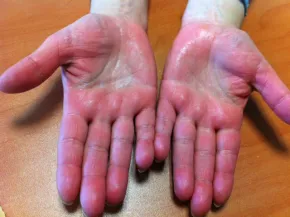
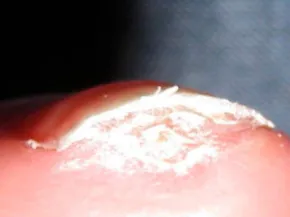
Le phénomène de Raynaud touche environ 5 à 10 % de la population en France, principalement les femmes. Il s’agit d’un trouble fréquent et le plus souvent bénin.
Il correspond, lors d’une exposition au froid, à l’humidité ou parfois au stress, à un arrêt transitoire et brutal de la circulation du sang dans les doigts, et plus rarement dans les orteils. Il évolue classiquement sous forme de crise durant quelques minutes.
Les différentes formes
On distingue :
Le phénomène de Raynaud « primitif », ou maladie de Raynaud :
- Il débute le plus souvent avant l’âge de 30 ans et tend à s’atténuer et même disparaitre avec les années.
- Il est lié à une sensibilité excessive des petits vaisseaux des mains et/ou des pieds, qui se contractent trop fortement au froid.
- Aucune maladie sous-jacente n’est retrouvée.
- Il touche surtout des femmes jeunes, souvent minces ou après une perte de poids récente.
- Il s’agit de la forme la plus fréquente.
Les phénomènes de Raynaud « secondaires » :
- Il est associé à une autre maladie, le plus souvent une maladies auto-immunes comme une sclérodermie, un lupus systémique ou bien secondaire à une mauvaise circulation des artères des bras et avant-bras.
- Cette forme nécessite une attention particulière, car le Raynaud est alors un symptôme d’une autre pathologie.
Comment se manifeste un phénomène de Raynaud ?
Le diagnostic est avant tout clinique, c’est-à-dire basé sur la description des symptômes.
Classiquement, trois phases successives peuvent être observées :
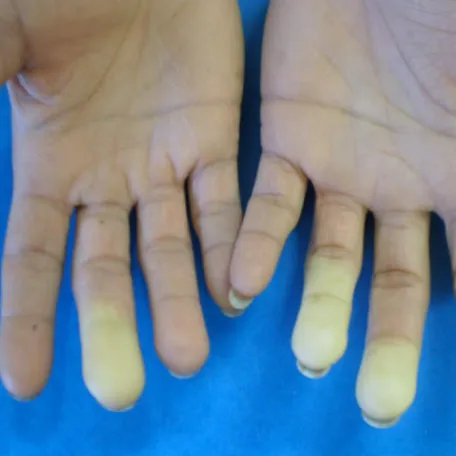
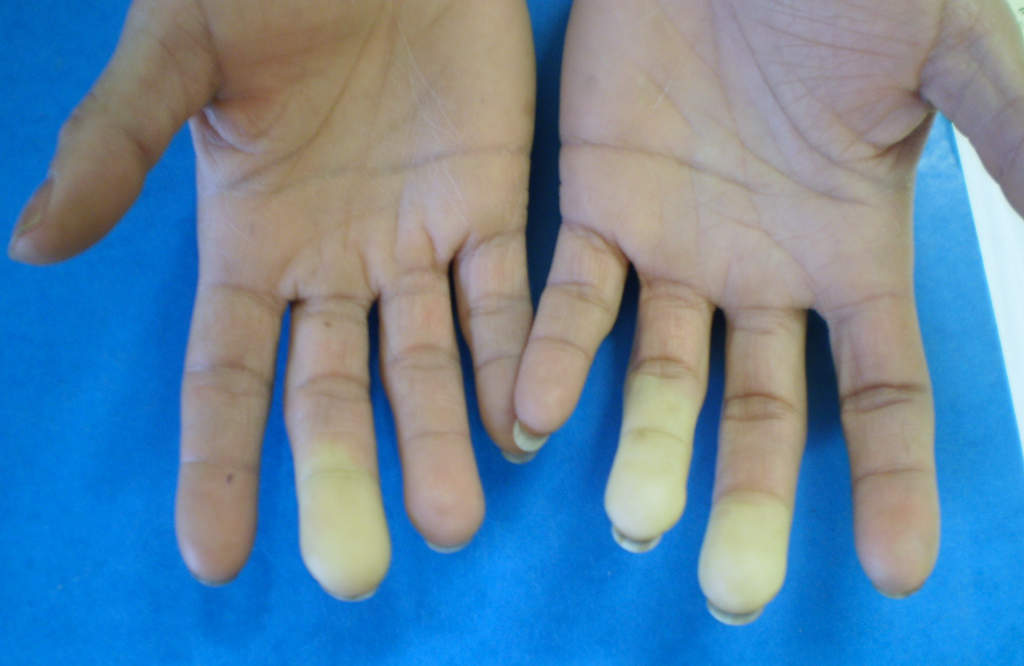
- La première : Les doigts deviennent blancs au froid pendant quelques minutes à plusieurs heures → c’est la phase de blanchiment, dite syncopale, la plus caractéristique du Raynaud.
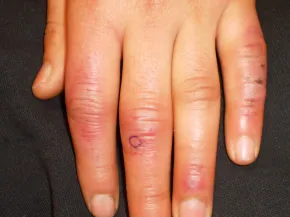
- La seconde : Les doigts peuvent ensuite devenir bleutés → c’est la phase cyanique (elle n’est pas toujours présente).
- La troisième : Lors du réchauffement, les doigts deviennent rouges, avec un afflux de sang → c’est la phase hyperhémique.
Des sensations de doigts “morts”, de picotements, de douleurs ou de brûlures peuvent accompagner une ou plusieurs de ces phases.
Il est important de savoir que toutes les phases ne sont pas toujours présentes : le blanchiment au froid suffit à évoquer un phénomène de Raynaud, même si les autres phases manquent.
Les acteurs déclenchants ou pouvant aggraver un phénomène de Raynaud sont :
- Le froid et l’humidité
- Les émotions et le stress
- Le tabac (facteur aggravant majeur)
- Certains médicaments, comme les bêtabloquants (y compris sous forme de collyres), certaines chimiothérapies, certains traitements contre la migraine
Quand évoquer une forme dite primaire ou une forme secondaire ?
Les signes en faveur d’une maladie de Raynaud primitive, c’est-à-dire sans maladie sous-jacente, sont :
- La présence d’autres personnes atteintes dans la famille (un terrain familial est fréquent)
- L’association à des engelures ou à une transpiration excessive des paumes
- L’absence de plaies ou d’ulcérations des doigts
- L’atteinte symétrique des deux mains
- L’absence d’atteinte des pouces
- L’Association fréquente à un syndrome du canal carpien
L' association d' un phénomène de Raynaud à une maladie sous-jacente (forme secondaire) est à soupçonner devant :
- L' atteinte d' une seule main ou une atteinte asymétrique des 2 mains
- Le début à un âge tardif
- L’absence de pouls au poignet
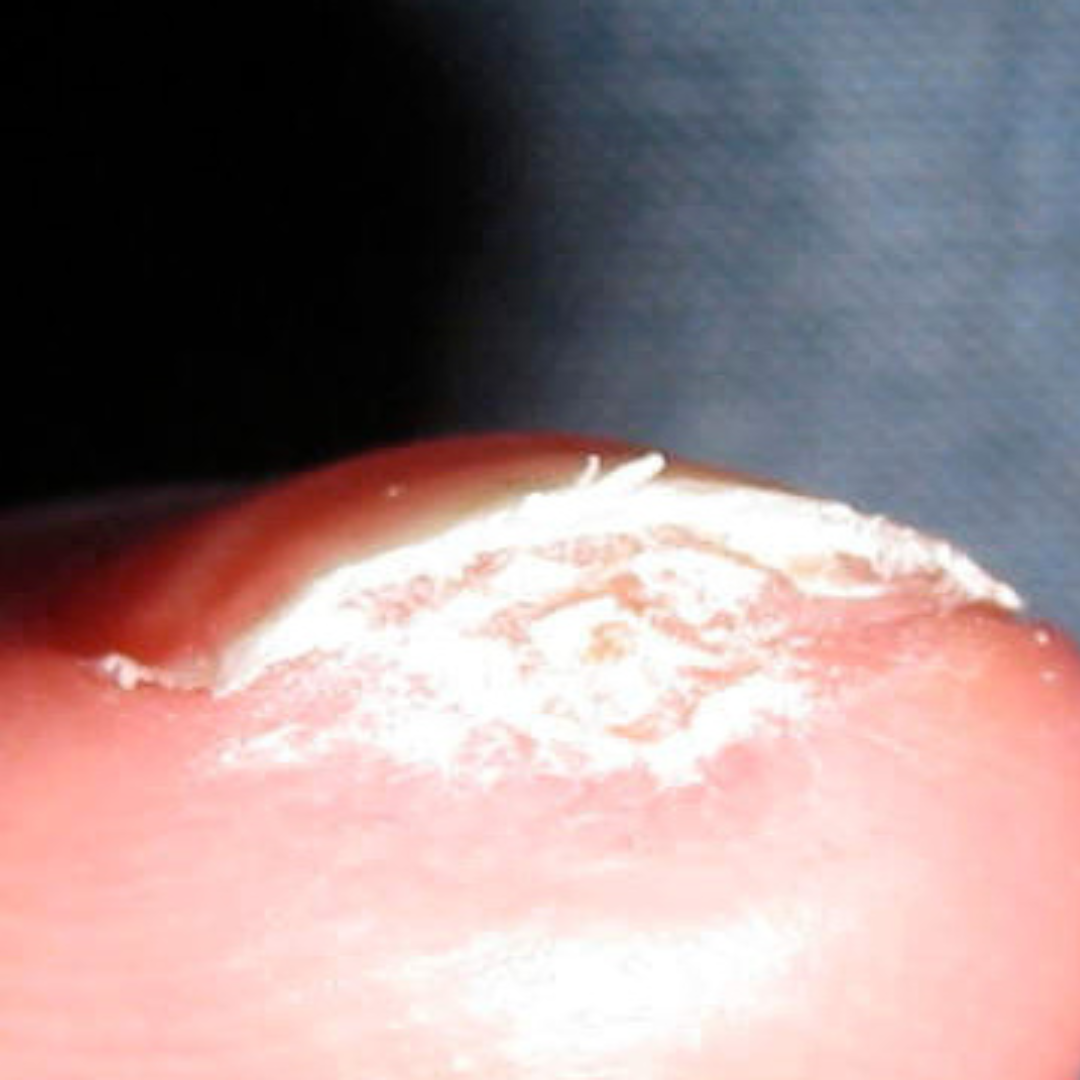
- La présence de plaies ou de cicatrices de la pulpe des doigts
- La présence de douleurs articulaires, d’une sécheresse des yeux ou de la bouche, d’éruptions cutanées au soleil(photosensibilité)
Quels examens sont souhaitables ?
Chez toute personne consultant pour un phénomène de Raynaud, un bilan minimal est recommandé afin de déterminer s’il s’agit d’une forme bénigne ou associée à une autre maladie.
Ce bilan comprend :
- Un interrogatoire et un examen clinique : Le médecin recherche des signes pouvant évoquer un phénomène de Raynaud associé à une autre maladie.
- Une prise de sang : Elle permet de rechercher la présence d’anticorps antinucléaires. Ces anticorps peuvent être présents dans certaines maladies auto-immunes et orienter vers une forme secondaire de Raynaud cependant un résultat positif ne signifie pas forcément une maladie.
- Une capillaroscopie : La capillaroscopie est un examen simple, rapide et indolore. Le médecin observe, à l’aide d’un microscope, les petits vaisseaux sanguins situés à la base des ongles, afin d’en analyser la forme, le nombre et l’aspect. Cet examen est aujourd’hui un outil clé pour distinguer un Raynaud primitif d’un Raynaud secondaire, notamment en cas de suspicion de maladie auto-immune.
Le traitement
Le traitement du phénomène de Raynaud repose avant tout sur des mesures simples au quotidien, qui sont souvent suffisantes, en particulier dans les formes primitives.
- Il est essentiel de se protéger du froid, par exemple en portant des moufles, des chaussettes chaudes, des vêtements adaptés, et en utilisant si besoin des sachets chauffe-mains dans les moufles. Même si le Raynaud touche surtout les doigts et les orteils, il est très important de bien couvrir l’ensemble du corps. En effet, lorsque le corps a froid, il met en place un mécanisme de défense pour conserver la chaleur des organes internes : les vaisseaux sanguins des extrémités se contractent alors automatiquement. Ainsi, même si les mains sont couvertes, le froid ressenti ailleurs sur le corps peut déclencher une crise de Raynaud.
- Il est également recommandé d’éviter les changements brusques de température, ainsi que les bijoux serrés et les chaussures trop étroites, qui peuvent gêner la circulation.
- L’arrêt du tabac est fortement recommandé, car la nicotine provoque une contraction des vaisseaux sanguins et aggrave nettement le phénomène de Raynaud.
Lorsque ces mesures ne suffisent pas et que les symptômes restent gênants ou douloureux, le médecin peut proposer un traitement médicamenteux visant à améliorer la circulation sanguine. Il s’agit le plus souvent de vasodilatateurs, comme les inhibiteurs calciques.
Dans les formes plus sévères, notamment secondaires, des traitements comme les prostaglandines peuvent être proposés dans des situations bien spécifiques.
Enfin, lorsqu’une maladie sous-jacente est identifiée, sa prise en charge est essentielle, car le traitement de cette maladie permet souvent d’améliorer le phénomène de Raynaud.