1. Hémangiome infantile
L’hémangiome infantile, qu'est-ce-que c'est ?
Les hémangiomes infantiles sont les anomalies vasculaires les plus fréquentes chez le nourrisson. Ce sont des amas de petits vaisseaux sanguins qui se développent de façon excessive pendant un certain temps, puis finissent le plus souvent par régresser spontanément.
Ce ne sont pas des lésions cancéreuses, et dans la grande majorité des cas ne comportent pas de risque.
Les hémangiomes infantiles, parfois appelés « angiomes tubéreux » ou « angiomes fraise » en raison de leur aspect, concernent environ 5 à 10 % des nourrissons.
Ils apparaissent le plus souvent après la naissance, au cours des premières semaines de vie, alors que la peau était normale à la naissance (parfois une petite tache rouge, plane et discrète, peut être visible au départ).
Ils sont plus fréquents chez les filles, chez les nourrissons de petit poids de naissance, en cas de grossesse multiple (avec une augmentation de la fréquence chez les jumeaux), ou en cas de complications pendant la grossesse, comme une hypertension artérielle gravidique (tension élevée pendant la grossesse) ou un décollement placentaire. Les nourrissons prématurés présentent aussi un risque plus élevé de développer un hémangiome infantile.
Sur le plan clinique, on distingue trois grands types d’hémangiomes infantiles.
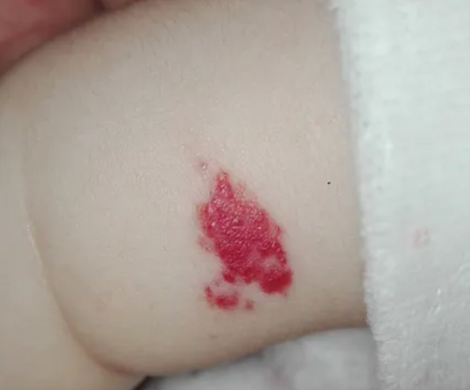
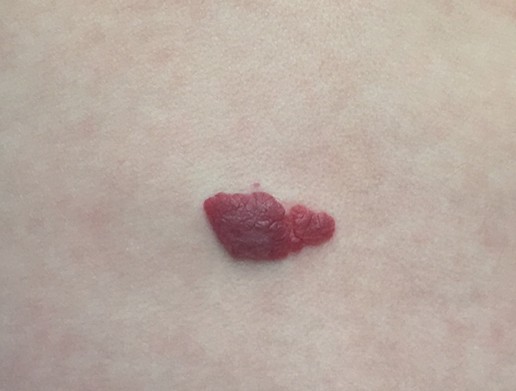
- Les hémangiomes infantiles superficiels qui sont les plus connus : ils sont de couleur rouge vif, bien délimités, avec une surface lisse ou parfois un peu granuleuse (aspect ‘en fraise’).
- Les hémangiomes infantiles superficiels sous-cutanés : ils sont situés plus en profondeur sous la peau et se manifestent par une tuméfaction (un gonflement) saillante, de couleur bleutée, ferme mais souple au toucher.
- Les formes mixtes associent à la fois une partie visible en surface et une composante plus profonde sous la peau.
La taille d’un hémangiome infantile peut varier de quelques millimètres à plusieurs centimètres. Dans certains cas, une grande partie d’un membre ou du visage peut être atteinte. Certains enfants peuvent également présenter plusieurs hémangiomes en même temps.
La localisation de l’hémangiome infantile est un élément important, car elle aide le médecin à évaluer le risque de complications et à décider s’il est nécessaire de proposer des examens complémentaires ou un suivi spécialisé.
Certaines localisations nécessitent une attention particulière, car elles peuvent être associées à un risque plus élevé de gêne ou de complications. C’est notamment le cas des hémangiomes infantiles situés autour de l’œil, qui peuvent gêner la vision, du nez ou de la bouche, pouvant entraîner une gêne pour l’alimentation ou la respiration, de la région anogénitale, ou encore d’un membre lorsqu’ils peuvent gêner la marche ou l’utilisation de la main.
Les hémangiomes infantiles qui occupent une grande zone du corps, appelés hémangiomes infantiles segmentaires, peuvent plus rarement être associés à d’autres anomalies vasculaires ou malformatives plus complexes. Ces situations restent rares, mais elles expliquent pourquoi une évaluation médicale adaptée est parfois nécessaire en fonction de la localisation de l’hémangiome.
L’évolution des hémangiomes infantiles se fait classiquement en trois phases.
- Il existe d’abord une phase de croissance, au cours de laquelle l’hémangiome augmente de taille. Cette phase débute souvent après quelques semaines de vie et peut durer de quelques semaines à cinq ou six mois, parfois jusqu’à un an dans certaines formes plus importantes. La croissance est en général plus rapide au cours des premiers mois, en effet la plupart des hémangiomes infantiles grandissent surtout au début : environ 80 % de leur croissance est déjà faite avant l’âge de 3 mois1.
- Ensuite, l’hémangiome infantile se stabilise,
- Enfin il entre dans une phase de diminution de volume spontanée. Progressivement, il pâlit, devient moins ferme et diminue de taille.
Dans environ 90 % des cas, les hémangiomes infantiles ont complètement régressé à l’âge de 4 ans 2,3.
Il persiste toutefois fréquemment des modifications de la peau à l’endroit de l’hémangiome, comme une peau plus fine, une poche ou une légère décoloration.
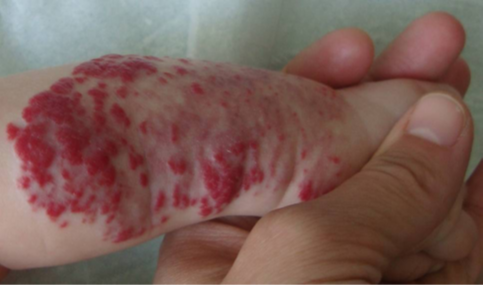
Dans environ 30 % des cas, des séquelles plus visibles persistent après la phase de régression. Elles peuvent être principalement esthétiques, mais parfois aussi fonctionnelles selon la localisation. Lorsque ces séquelles sont jugées gênantes, des traitements peuvent être proposés, comme le laser et/ou la chirurgie.
Faut-il traiter un hémangiome infantile ?
Aucun traitement n'est nécessaire pour la plupart des hémangiomes infantiles.
Dans la grande majorité des cas, aucun traitement n’est nécessaire, car la plupart des hémangiomes infantiles régresse spontanément avec le temps. Une simple surveillance médicale est alors suffisante. Cette attitude dite ‘attentiste’ est la plus fréquente puisqu’environ 80 % des hémangiomes du nourrisson ne sont pas traités.
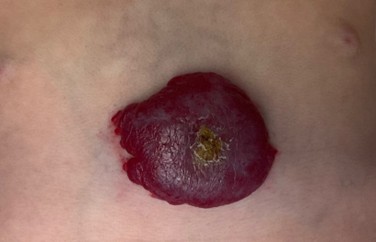
En revanche, certains hémangiomes infantiles peuvent se compliquer ou entraîner une gêne importante, et une consultation spécialisée auprès d’un dermatologue pédiatre ou d’une équipe expérimentée est alors nécessaire. C’est notamment le cas si l’hémangiome infantile s’ulcère (la peau devient fragile et se creuse), ce qui est douloureux pour l’enfant et peut favoriser des infections. Une prise en charge est également indiquée lorsque l’hémangiome infantile augmente rapidement de volume pendant sa phase de croissance et qu’il est situé dans une zone sensible, par exemple sur le nez, une lèvre, à proximité d’un œil ou des voies respiratoires, avec un risque de déformation, de compression ou de gêne de la vision, de l’alimentation ou de la respiration.
Une consultation spécialisée auprès d’un dermatologue pédiatre ou d’une équipe expérimentée est ainsi nécessaire si :
- L’hémangiome infantile s'ulcère, ce qui est douloureux pour l'enfant et peut favoriser des infections
- L'hémangiome infantile prend un volume important lors de sa phase de croissance et qu'il se situe, par exemple, sur le nez, une lèvre, à proximité d’un œil ou des voies respiratoires, avec un risque de déformation, de compression ou de gêne de la vision, de l’alimentation ou de la respiration.
En fonction du type d’hémangiome infantile, de sa localisation et de l’âge de l’enfant, différents traitements peuvent être proposés.
Aujourd’hui, les bêtabloquants constituent le traitement de référence des hémangiomes infantiles nécessitant un traitement, les autres options (laser, chirurgie) étant réservées à des situations particulières ou utilisées en complément.
Les bêtabloquants et les hémangiomes infantiles
Lorsque l’hémangiome infantile est volumineux, ulcéré ou à risque de séquelles, un traitement peut être proposé. Le propranolol par voie orale est actuellement le traitement de première intention dans ces formes, car il permet de freiner rapidement la croissance de l’hémangiome et d’en favoriser la régression.
- Avant de débuter un traitement par propranolol, un examen médical complet est toujours réalisé, avec la mesure du pouls et de la tension artérielle, afin de s’assurer qu’il n’existe pas de contre-indication. Un avis cardiologique sera demandé si l’enfant présente des antécédents cardiaques ou des anomalies à l’examen clinique.
- En France, en 2026, le traitement est le plus souvent initié en milieu hospitalier, en particulier dans certaines situations (nourrisson très jeune, prématurité, faible poids, comorbidités). Cette initiation à l’hôpital permet une surveillance rapprochée afin de s’assurer de la bonne tolérance du traitement.
- La dose de propranolol est adaptée au poids de l’enfant et augmentée progressivement.
- Les premiers effets sont souvent rapides, avec un ramollissement et une diminution de la coloration de l’hémangiome en quelques jours, puis une régression progressive sur plusieurs mois. Le traitement est en général poursuivi jusqu’à la fin de la phase de croissance de l’hémangiome, le plus souvent autour de l’âge d’un an, parfois plus longtemps selon la situation.
- Le traitement par propranolol est globalement bien toléré. Une surveillance régulière est assurée par le médecin. Certains effets secondaires peuvent survenir, le plus souvent modérés, comme des mains ou des pieds froids ou des troubles du sommeil. Le propranolol peut favoriser des baisses de sucre dans le sang, ce qui explique l’importance de donner le médicament pendant ou juste après un repas et de respecter des horaires réguliers d’alimentation. Plus rarement, il peut révéler une tendance à l’asthme, avec des sifflements respiratoires, notamment lors d’infections respiratoires, ce qui nécessite alors une réévaluation du traitement.
Pour les hémangiomes infantiles superficiels de petite taille, un traitement par bêtabloquant local peut parfois être proposé. Il s’agit le plus souvent de timolol sous forme de gel ou de solution appliquée directement sur la peau (c’est une prescription courante bien que ce traitement n’ait pas d’autorisation sur le marché officielle dans cette indication). Ce traitement local est réservé aux formes peu profondes et limitées. Il présente l’avantage de limiter le passage du médicament dans le reste de l’organisme, avec un risque d’effets secondaires généraux très faible, tout en nécessitant une surveillance médicale.
Il est également possible que le dermatologue propose de participer à une étude clinique. Ces études permettent d’améliorer les connaissances et d’optimiser les traitements proposés aux enfants.
2. Hémangiome congénital
Les hémangiomes congénitaux, qu’est-ce que c’est ?
Les hémangiomes congénitaux sont des anomalies vasculaires rares, présentes dès la naissance, contrairement aux hémangiomes infantiles qui apparaissent le plus souvent après quelques semaines de vie.
Ils résultent d’une prolifération excessive et localisée de vaisseaux sanguins de la peau pendant la vie in utero. Ces lésions sont bénignes, c’est-à-dire non cancéreuses. Leur évolution est différente de celle des hémangiomes infantiles.
On distingue principalement deux types d’hémangiomes congénitaux.
- Les hémangiomes congénitaux à involution rapide, appelés RICH (Rapidly Involuting Congenital Hemangioma). Leur taille est maximale dès la naissance, et ne présentent pas de phase de croissance, à l’inverse des hémangiomes infantiles. Ils régressent ensuite spontanément et rapidement après la naissance, le plus souvent au cours de la première année de vie.
- Les hémangiomes congénitaux non involutifs, appelés NICH (Non-Involuting Congenital Hemangioma), sont généralement peu volumineux mais, contrairement aux RICH, ne régressent pas et restent stables tout au long de la vie.
Les hémangiomes congénitaux sont le plus souvent uniques et siègent fréquemment sur les membres, le tronc ou la tête.
Quels examens sont nécessaires ?
Le diagnostic d’un hémangiome congénital repose avant tout sur l’examen clinique et sur le fait que la lésion est déjà présente à la naissance. Le médecin s’appuie sur l’aspect, la localisation et l’évolution dans le temps pour orienter le diagnostic.
Une échographie Doppler ou une IRM peut être réalisée afin d’analyser la structure des vaisseaux et la circulation sanguine à l’intérieur de la lésion. Cet examen est indolore et permet de confirmer la nature vasculaire de l’hémangiome.
Quels sont les traitements ?
La prise en charge des hémangiomes congénitaux dépend principalement de leur type (RICH ou NICH), de leur taille, de leur localisation et de la gêne qu’ils peuvent entraîner.
- Dans le cas des RICH, aucun traitement n’est généralement nécessaire. Une surveillance médicale est suffisante, car la lésion régresse spontanément. Après la régression, il peut persister des modifications de la peau, comme une peau plus fine, un aspect fripé ou une cicatrice, qui peuvent parfois justifier un traitement secondaire à visée esthétique.
- Les NICH, en revanche, ne régressent pas spontanément. Lorsqu’ils ne provoquent ni douleur, ni gêne fonctionnelle ou esthétique importante, une simple surveillance peut être proposée. En revanche, si le NICH est volumineux, gênant ou responsable d’un retentissement esthétique important, un traitement peut être discuté.
- Contrairement aux hémangiomes infantiles, les hémangiomes congénitaux ne répondent pas au traitement par bêtabloquants, qui n’est donc pas indiqué dans cette situation.
- Lorsqu’un traitement est envisagé, il repose le plus souvent sur la chirurgie, réalisée à distance de la naissance lorsque cela est possible, parfois associée à des techniques de laser.