Les pistes de l' avenir
Le traitement du mélanome fait l'objet d'une recherche médicale très active et de nombreuses nouvelles approches sont étudiées dans le cadre d'essais cliniques. Il est parfois proposé aux malades présentant un mélanome avec atteintes à distance de participer à un essai dans lequel sera évaluée une nouvelle piste de traitement. Dans certains cas, pour évaluer de façon objective l'effet du nouveau traitement, on procède à un tirage au sort (randomisation) entre 2 traitements efficaces, le traitement de référence actuel ou le nouveau traitement. Pour ne pas induire de réponse subjective, ni le malade, ni le médecin ne savent quel traitement le patient reçoit. Le patient volontaire reçoit donc soit le meilleur traitement actuel, soit le nouveau médicament porteur d'espoir à évaluer. Une autre possibilité est que le malade reçoive dans tous les cas le médicament de référence, auquel sera rajouté soit le nouveau médicament à évaluer soit un produit inactif de la même forme appelé placebo.
Il existe aujourd’hui de nouvelles pistes très prometteuses pour traiter les mélanomes avancés. L’une d’elles consiste à prélever des cellules immunitaires (les lymphocytes) directement dans les métastases du patient, à les multiplier en laboratoire, puis à les réinjecter. Cette méthode a montré de meilleurs résultats qu’un traitement classique dans un essai récent. D’autres recherches explorent les vaccins thérapeutiques personnalisés, conçus pour aider le système immunitaire à reconnaître et à détruire les cellules cancéreuses propres à chaque patient. Par exemple, un vaccin à ARN, adapté aux caractéristiques de la tumeur du patient, a été testé en combinaison avec un traitement par immunothérapie (anti-PD1). Les résultats ont montré un réel potentiel pour réduire le risque de rechute après la chirurgie. Enfin, d’autres approches innovantes sont à l’étude, comme des traitements capables d’attirer les cellules immunitaires directement vers les tumeurs, notamment chez les patients pour qui les traitements standards ne sont plus efficaces.
Des travaux de recherche en laboratoire sont aussi en cours dans plusieurs équipes en France soit pour rechercher de nouvelles cibles et donc traitements, soit pour déterminer des marqueurs permettant de prédire la réponse au traitement chez un patient donné.
Conseils en cas de mélanomes
Connaître son risque et se surveiller
Chacun suivant son type de peau et ses habitudes d'exposition solaire a un risque différent de développer un mélanome. Il est donc nécessaire de connaître « son » risque et de savoir se surveiller.
Protection solaire
Compte tenu de son rôle majeur dans l’apparition de la plupart des mélanomes, le premier conseil est d’éviter de s’exposer au soleil sans protection efficace contre les UVB et les UVA, et d’éviter toute exposition excessive. En effet, les UVA traversent la couche superficielle de la peau et pénètrent jusqu’au derme, où ils provoquent la production de radicaux libres et des altérations de l’ADN cellulaire. Les UVB, bien que moins pénétrants, altèrent directement l’ADN et sont donc les premiers responsables de ces dommages.
Il est donc essentiel d’utiliser une protection solaire dite « à large spectre », c’est-à-dire efficace à la fois contre les UVB et les UVA, lors de toute exposition au soleil — même par temps nuageux. La crème solaire doit être appliquée sur toutes les zones exposées, y compris celles souvent oubliées comme les oreilles, la nuque, les pieds ou les lèvres, et renouvelée régulièrement, notamment après la baignade, la transpiration ou un essuyage.
Une protection physique complémentaire est également recommandée : chapeau couvrant les oreilles et la nuque, lunettes de soleil, et vêtements anti-UV, en particulier chez les enfants.
Pour être réellement efficace et bien suivie, cette prévention doit cependant être adaptée à chaque personne. D’une part, parce que le soleil a aussi des effets bénéfiques sur l’organisme, comme l’amélioration du moral ou la synthèse de vitamine D, et d’autre part, parce qu’un discours trop strict peut parfois inciter à l’inverse. Il est donc important que chacun trouve un équilibre personnel dans sa manière de s’exposer au soleil, en tenant compte de ses propres risques.
Plus l'on présente des facteurs de risque tels que peau claire, bronzant difficilement et prenant régulièrement des coups de soleil, avec des marqueurs roux (taches de rousseur, cheveux roux, blonds vénitiens, auburn, poils roux dans la barbe) ou grains de beauté nombreux, irréguliers et de grande taille témoignant d'une instabilité des mélanocytes), plus il faut se protéger et être vigilant. Plus la peau est mate et bronze facilement sans coup de soleil, plus les risques seront faibles.
Identifier les risques liés aux activités
Il convient aussi d’identifier les risques liés à ses activités, de loisirs ou professionnelles (personnes travaillant dehors exposées en permanence au soleil) et de se méfier des « fausses protections » comme un ciel nuageux.
L'auto-examen de sa peau : vigilance
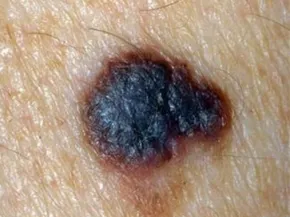
Le deuxième conseil important est de rester attentif à sa peau et de la surveiller régulièrement, peu importe son type de peau. Cela signifie qu’il faut prendre le temps de s’examiner soi-même, mais aussi de regarder la peau de ses proches. Il ne faut pas hésiter à consulter un dermatologue dès qu’apparaît une nouvelle tâche ou qu’un grain de beauté change d’aspect (taille, forme, couleur), commence à démanger, à saigner ou à devenir douloureux.
Cette vigilance est essentielle, car certains mélanomes peuvent évoluer très rapidement. Ils peuvent passer inaperçus entre deux consultations médicales, surtout si ces dernières n’ont lieu qu’une fois par an ou tous les deux ans. En étant attentif aux changements, on augmente les chances de détecter un mélanome tôt. Plus il est repéré tôt, plus il est facile de l’enlever par une simple chirurgie, avant qu’il n’ait eu le temps de se propager dans le corps.
Lorsque l'on a de multiples grains de beauté qui rendent difficile l’auto-surveillance (lequel est suspect, lequel a changé ?), a fortiori si on a déjà eu un mélanome, il faut faire appel à un dermatologue qui jugera si des photographies de référence ou des contrôles réguliers par dermoscopie sont nécessaires, pour mieux détecter des changements.
Pour les patients les plus à risque des outils d’imagerie photographique de surveillance (fotofinder) sont disponibles et permettent d'analyser de nombreuses lésions et leur changement dans le temps de façon plus objective.
Penser collectif !
Enfin, il faut penser à sa famille. Protéger ses enfants d'autant plus que l'on a soi-même des facteurs de risque, que ses enfants ont potentiellement les mêmes, et éventuellement demander un conseil génétique auprès d'un centre dermatologique spécialisé, s'il y a une histoire de mélanome chez plusieurs membres de la famille.