2. Cause et contagiosité
Le virus de la varicelle et du zona (VZV) C'est un virus à ADN de la famille des herpes viridae.
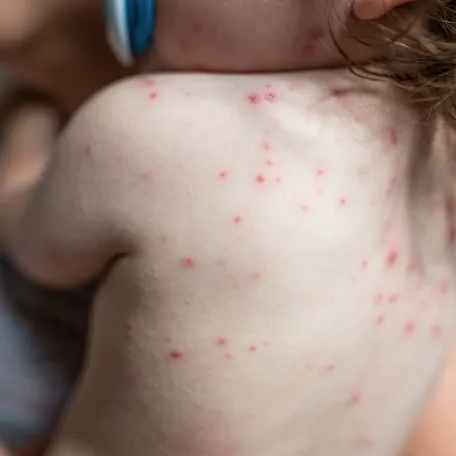
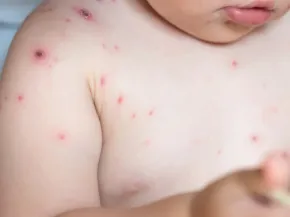
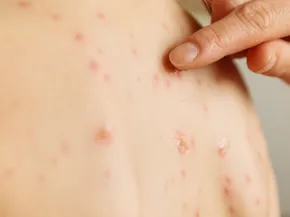
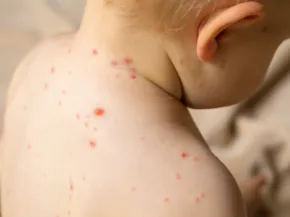
La varicelle correspond à l’éruption qui survient lors du premier contact avec le virus VZV. Le zona correspond à sa réactivation plus tard dans la vie, lorsque le virus, resté endormi dans l’organisme au niveau d’un ganglion nerveux, se réveille.
Pour la varicelle :
Le temps entre la contamination et les premières manifestations de la maladie est de 14 jours. La maladie est plus fréquente à la fin de l'hiver et au printemps.
La transmission se fait surtout par voie aérienne. Le virus pénètre dans l'organisme par la bouche, le nez, les yeux quand on inhale les gouttelettes émises par une personne malade qui tousse ou éternue.
La contagiosité, c’est-à-dire la période pendant laquelle une personne malade peut transmettre le virus à d’autres personnes, est maximale 2 jours avant et 6 jours après le début de l'éruption.
La maladie n'est plus contagieuse quand il n'y a plus de vésicule et les croûtes ne sont pas contagieuses.
Pour le Zona : Après une infection par la varicelle le plus souvent dans l'enfance, le virus peut rester « en sommeil » dans certains ganglions nerveux. Sous l'effet de l'âge, de la fatigue, d'une maladie ou sans raison apparente, il peut se réactiver sous la forme d'un zona.
Une personne ayant un zona peut transmettre la varicelle à quelqu’un qui ne l’a jamais eue par contact direct avec les vésicules.
Tant que les vésicules ne sont pas sèches, il faut éviter le contact rapproché avec les femmes enceintes non immunisées, les nourrissons et les personnes immunodéprimées.
3. Qui est concerné ?
La Varicelle
- La varicelle touche essentiellement l'enfant. Elle est exceptionnelle avant l'âge de 6 mois car le nourrisson est protégé par les anticorps maternels (si la mère a déjà eu la varicelle).
- Chez l'adulte : La varicelle est généralement profuse même chez un sujet ayant une bonne immunité.
- Chez une personne immunodéprimée (greffe, infection par le VIH, chimiothérapie…), la varicelle peut être beaucoup plus sévère. Elle peut provoquer des formes graves, avec des lésions qui deviennent plus foncés (parfois noirâtres), pouvant saigner et entraîner la destruction de certaines zones de peau (nécrose). Elle peut aussi s’accompagner d’atteintes d’autres organes.
- Chez un patient atteint de dermatite atopique : Les boutons peuvent apparaître directement sur les plaques d’eczéma, ce qui peut rendre le diagnostic plus difficile. Dans certains cas rares, cela peut engendrer une forme grave appelée syndrome de Kaposi-Juliusberg, où le virus se propage largement sur la peau. Cette situation nécessite généralement une hospitalisation.
- De plus, chez les personnes ayant de l’eczéma, une surinfection bactérienne des lésions (infection secondaire) est plus fréquente.
- Chez la femme enceinte :
- Si elle survient avant la 20ème semaine d'aménorrhée, il existe un risque rare (2% des varicelles maternelles) de malformations osseuses, oculaires et neurologiques. On parle de varicelle congénitale. L'enfant peut naître avec des cicatrices ou des bulles. Une surveillance échographique obstétricale accrue est alors proposée.
- Si elle est contractée entre la 21ème et la 38ème semaine, la varicelle semble sans gravité pour l'enfant. Cependant, l'enfant peut faire un zona dans les mois ou années qui suivent sa naissance, sans avoir cette notion de varicelle.
- En revanche, le risque est de nouveau augmenté si la mère contracte la varicelle 8 jours avant accouchement et jusqu'à 2 jours après l'accouchement. L'enfant fera alors une varicelle néonatale (dès la naissance) qui peut être gravissime : 20% à 30% de décès par choc septique et atteinte multiviscérale, car il n'aura aucune protection immunitaire.
A noter : Chez une majorité d'adultes déclarant n'avoir jamais eu la varicelle, on trouve des anticorps dans le sang. Ils ont probablement eu une varicelle peu importante, mais laissant malgré tout des anticorps suffisants pour se défendre contre la maladie.
Le Zona
Le Zona atteint lui préférentiellement l'adulte de plus de 50 ans.
Plus l'âge avance, plus le zona est fréquent et sévère. Il peut également survenir chez les personnes immunodéprimées (cancer, VIH, traitements immunosuppresseurs) et dans de rares cas chez la petite enfance en cas d'infection acquise pendant la vie fœtale.
Les complications
En cas de varicelle :
- La surinfection cutanée (3 à 5% des cas) des lésions de varicelle, le plus souvent à staphylocoque doré et parfois à streptocoque A, peuvent être à l'origine d'infections plus graves (érysipèle, fasciite nécrosante, purpura fulminans, choc septique). On doit les suspecter devant l'apparition d'une fièvre élevée.
- Les cicatrices peuvent persister d'autant que la lésion a été grattée et s'est surinfectée. Elle peut être pigmentée ou au contraire dépigmentée, en creux ou en relief. Il ne faut surtout pas les exposer au soleil, notamment pour éviter la pigmentation.
- Une atteinte pulmonaire est possible dès la première semaine. Elle se manifeste par une toux, un essoufflement et peut s'aggraver jusqu'à une hémoptysie (crachat avec du sang) et une détresse respiratoire. Cette pneumopathie varicelleuse est assez fréquente chez l'adulte et très grave chez le nourrisson. Le risque et la gravité sont majorés en cas de tabagisme. Il y a un risque de mortalité de 30% des cas.
- Les manifestations neurologiques peuvent être liées soit à la fièvre (convulsions), soit à l'atteinte cérébrale directe laissant généralement de lourdes séquelles. Il existe une forme particulière favorisée par la prise d'aspirine appelée le syndrome de Reye. Il associe une atteinte cérébrale mortelle dans 80% des cas et une atteinte hépatique. C'est pourquoi la prise d'aspirine est contre indiquée en cas de varicelle. D'autres organes peuvent être atteints, surtout chez le sujet immunodéprimé.
info Il est recommandé de consulter rapidement un professionnel de santé en cas de varicelle :
Si la personne malade, ou ayant été en contact direct avec un malade, présente un risque de forme sévère (nourrisson de moins de 6 mois, adulte n’ayant jamais eu la varicelle, personne immunodéprimée, femme enceinte non immunisée).
Si un bouton devient très douloureux ou se transforme de façon inhabituelle.
En cas de toux importante, surtout chez l’adulte ou le nourrisson.
En cas de symptômes neurologiques (troubles de l’équilibre, confusion, raideur de la nuque, maux de tête intenses, somnolence inhabituelle…).
En cas de Zona :
Les principales complications du zona incluent :
- Les douleurs post-zona aussi appelées douleurs névralgiques post-zostériennes : Chez certaines personnes, la douleur peut persister plusieurs semaines ou mois après la disparition des boutons. Elles sont liées à une irritation des nerfs. Elles concernent un quart des personnes de plus de 75 ans atteintes de zona. Ces douleurs peuvent être difficilement supportables et gêner la vie quotidienne pendant une période plus ou moins longue (de quelques jours à plusieurs mois).
- Le zona ophtalmique présente un risque de 12% de complications avec un risque de perte d'acuité visuelle et de cécité. Le zona ophtalmique doit être évoqué devant des douleurs unilatérales du front, du cuir chevelu, de la paupière ou du nez, suivies d’une éruption évocatrice avec des vésicules sur le même territoire. Toute rougeur oculaire, photophobie, baisse de vision ou douleur oculaire doit faire craindre une complication (kératite, uvéite) et justifie une prise en charge médicale rapide, idéalement avec orientation ophtalmologique.
- Chez l'immunodéprimé, le zona peut être extensif, nécrotique, parfois disséminé avec virémie.
4. Quels examens ?
Le diagnostic est le plus souvent fait simplement en examinant la peau : aucun examen n’est nécessaire dans la majorité des cas.
En cas de doute, notamment chez certaines personnes à risque, un test peut être réalisé pour confirmer la présence du virus au sein d’une lésion (test PCR).
La prise de sang (sérologie) est en général peu utile pour diagnostiquer la varicelle, car elle devient positive seulement après plusieurs jours. En revanche, elle peut être faite avant certains traitements ou pendant une grossesse pour vérifier si la personne est déjà protégée contre le virus (si elle est immunisée).
Une radiographie des poumons peut être demandée si la varicelle s’accompagne d’une toux importante.