Comment fait-on le diagnostic ?
Les lymphomes cutanés se révèlent par des manifestations sur la peau qui sont différentes selon le type de lymphome.
On distingue deux grandes catégories :
1. Les lymphomes cutanés primitifs à cellules T (LCP T)
Ils sont les plus fréquents. Sous ce terme on trouve plusieurs maladies différentes :
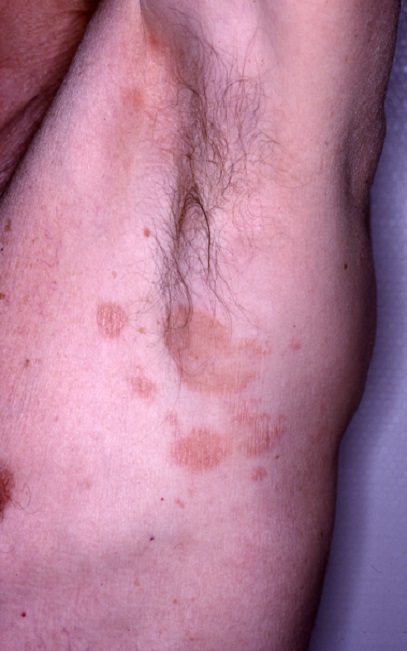
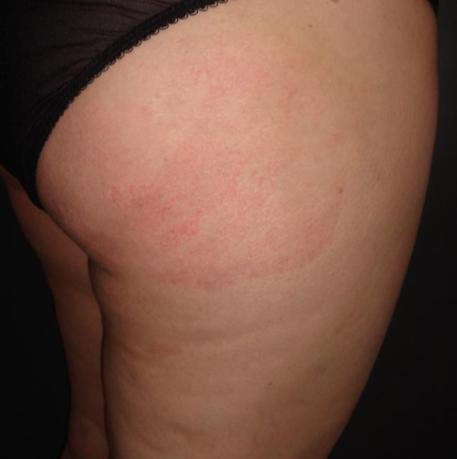
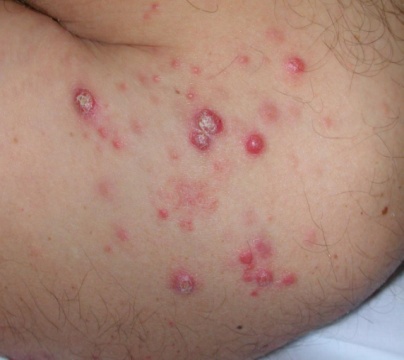
Le lymphome cutané le plus fréquent s’appelle le mycosis fongoïde. Il est développé à partir de lymphocytes T qui se multiplient dans les couches superficielles de la peau. Il survient plus souvent chez l’adulte autour de 50 ans et se manifeste par des plaques rouges souvent arrondies, dites « annulaires », qui démangent et sont situées au début sur les zones cachées de la lumière (les fesses, les faces internes des bras ou des cuisses).
Au début, les plaques peuvent disparaître toutes seules ou avec l’exposition au soleil, mais ensuite, elles persistent et peuvent s’étendre.
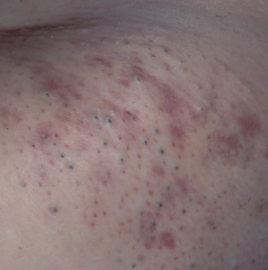
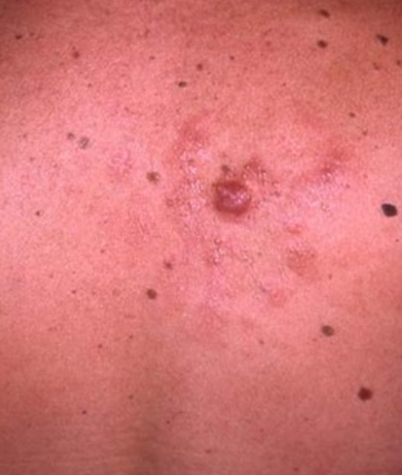
Des formes particulières dites « pilotropes » existent, elles sont liées à l’infiltration de la paroi des follicules pileux par les lymphocytes tumoraux. La présentation est alors un peu différente, avec des zones d’alopécie, des zones avec un aspect granuleux en regard des follicules pileux ou encore des kystes ou des points noirs ressemblant à une acné.
L’évolution de ce lymphome est en général lente sur plusieurs dizaines d’années. Les patients ayant des plaques très limitées ont une survie identique à la population générale (en savoir plus sur le mycosis fongoïde au stade limité : fiche patient du GFELC).
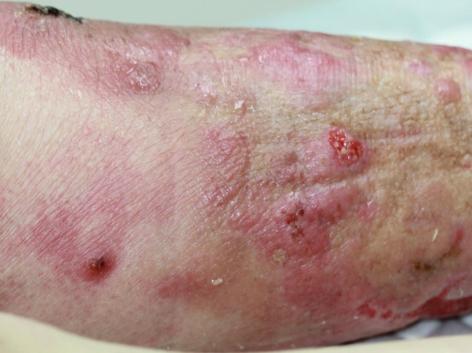
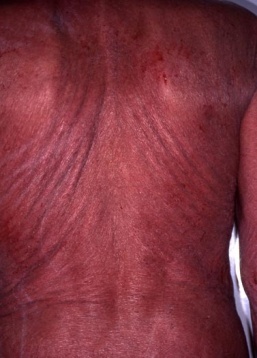
Chez certains patients, l’évolution peut être plus agressive avec l’apparition de tumeurs ou encore sous forme d’une rougeur de l’ensemble du corps que l’on appelle une érythrodermie et qui est souvent à l’origine de démangeaisons très importantes. Dans ces cas-là, il peut y avoir des ganglions, des lymphocytes anormaux dans le sang et le pronostic vital est alors engagé (en savoir plus sur le mycosis fongoïde au stade étendu : fiche patient du GFELC).
Il existe également des formes de mycosis fongoïde de l’enfant, généralement plus superficielles et de meilleur pronostic que chez l’adulte (en savoir plus sur le mycosis fongoïde de l’enfant : lien vers fiche patient du GFELC).
- La forme érythrodermique avec des lymphocytes anormaux dans le sang est appelée syndrome de Sézary
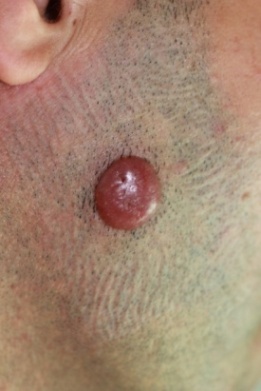
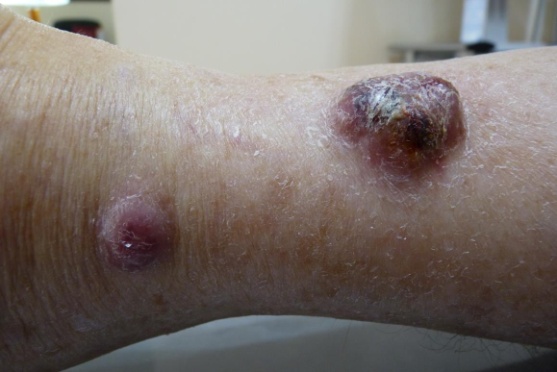
D’autres lymphomes primitivement cutanés plus rares existent, qui peuvent se révéler le plus souvent sous la forme de nodules ou de tumeurs rosées à violacées, uniques ou multiples, dont la surface peut être soit lisse, soit ulcérée. Certaines formes peuvent régresser spontanément en partie ou complètement.
Il est très important d’avoir un diagnostic précis et de bien les typer, car leur pronostic est variable, allant de formes très « indolentes » d’excellent pronostic (les plus fréquentes) à des formes plus agressives rares.
Autres lymphomes T cutanés
- Papuloses lymphomatoide
- Lymphome T cutané à grandes cellules CD30+
- Lymphoprolifération T CD4+ à petites et moyennes cellules
- Lymphome T sous-cutané
Lymphomes B cutanés :
Confirmation du diagnostic : déterminer le type de lymphome
Le premier examen à réaliser est une biopsie de peau, qui consiste à prélever un fragment de la peau atteinte sous anesthésie locale. Ce geste peut être réalisé par le dermatologue en ville.
La biopsie est envoyée au laboratoire, qui analyse le type de lymphocytes qui prolifèrent et précise ainsi le type de lymphome. C’est une étape essentielle, car elle conditionne la prise en charge. Parfois, la biopsie nécessite des analyses plus poussées. Elle est alors envoyée à un laboratoire de référence membre du réseau du GFELC. Il peut parfois être nécessaire de refaire la biopsie pour la prélever et l’envoyer au laboratoire dans des conditions particulières. Cela est fait à l’hôpital avec un dermatologue référent pour les lymphomes cutanés.
Le diagnostic est ensuite validé au cours d’une réunion de concertation pluridisciplinaire (RCP) spécialisée pour les lymphomes cutanés dans le centre régional membre du GFELC. Le dossier est revu avec l’ensemble des résultats et un traitement sera proposé.
Des analyses sanguines sont parfois nécessaires selon le type de lymphome.
Déterminer le stade du lymphome
Une fois le type de lymphome établi, il faut :
- Évaluer le stade cutané selon le type, l’étendue ou le nombre de lésions.
- Vérifier l’absence d’atteinte en dehors de la peau. Ce bilan doit être négatif pour confirmer qu’il s’agit bien d’un lymphome primitivement développé à partir de la peau. Le bilan est adapté au type de lymphome et à l’extension des lésions. Ainsi, pour un mycosis fongoïde avec très peu de plaques, seul l’examen clinique vérifiant l’absence de ganglion et une prise de sang simple sont nécessaires. Dans d’autres cas, on réalise en plus un scanner voire un TEP scanner du thorax, de l’abdomen et du pelvis ou des examens sanguins plus poussés, notamment pour rechercher des cellules dans le sang.