1. Qu'est-ce que l'insuffisance veineuse chronique ?
Pour comprendre l'insuffisance veineuse chronique, il faut d'abord se représenter le fonctionnement du système veineux à chaque instant.
Le cœur envoie le sang oxygéné vers les organes et les membres via les artères. Ce sang, après avoir nourri les tissus, doit remonter vers le cœur par les veines et ce, en sens inverse de la gravité. Pour les jambes, cela représente un trajet ascendant de parfois plus d'un mètre contre le poids du corps.
Il existe deux grands réseaux veineux dans les membres inférieurs : le réseau superficiel, situé juste sous la peau et le réseau profond, situé dans la profondeur des muscles et non visible à l'œil nu.
Le retour veineux est rendu possible grâce à deux mécanismes principaux.
D'une part, les muscles du mollet jouent le rôle d'une véritable pompe : à chaque pas, leur contraction comprime les veines profondes et propulse le sang vers le haut. D'autre part, les veines sont dotées de petites valvules (de minuscules clapets anti-retour) qui s'ouvrent pour laisser passer le sang vers le haut et se referment aussitôt pour empêcher qu'il ne redescende.
L'insuffisance veineuse chronique (IVC) survient lorsque ce système de retour s'enraye. Les valvules, affaiblies ou dilatées, ne se referment plus correctement. Le sang stagne alors dans les veines des jambes et s'y accumule, provoquant une augmentation de la pression à l'intérieur des vaisseaux. Cette hyperpression veineuse, installée dans le temps, est à l'origine de tous les symptômes et des complications de la maladie.
2. Qui est concerné ?
L'insuffisance veineuse chronique est une maladie extrêmement répandue. En France, on estime qu'environ 18 millions de personnes sont touchées à des degrés divers, ce qui en fait l'une des pathologies chroniques les plus fréquentes.
Elle peut apparaître dès l'âge de 30 ans, et sa prévalence augmente régulièrement avec l'âge.
Les femmes sont beaucoup plus souvent concernées que les hommes : on compte environ une femme sur cinq atteinte d'insuffisance veineuse, contre un homme sur quinze. Cette différence s'explique en grande partie par l'influence des hormones féminines (les œstrogènes et la progestérone) qui fragilisent la paroi veineuse et favorisent la dilatation des vaisseaux.
Les grossesses constituent une période à risque particulièrement importante, en raison de l'augmentation du volume sanguin, de la compression des veines du bassin par l'utérus et des variations hormonales qui relâchent les tissus veineux.
D'autres facteurs augmentent significativement le risque de développer une insuffisance veineuse :
L'hérédité (avoir un ou deux parents atteints multiplie le risque),
Le surpoids et l'obésité,
La sédentarité,
Les professions impliquant une station debout ou assise prolongée (caissiers, chirurgiens, conducteurs, télétravailleurs...),
L'exposition répétée à la chaleur (bains chauds, hammam, chauffage au sol),
Et les antécédents de phlébite (thrombose veineuse profonde)
3. À quoi ça ressemble ? Quels sont les symptômes ?
L'insuffisance veineuse chronique se manifeste par un ensemble de symptômes qui ont en commun de s'aggraver au fil de la journée et de s'améliorer au repos.
C'est l'une de ses caractéristiques les plus évocatrices : les jambes sont légères le matin au réveil, et les symptômes s'installent et s'intensifient progressivement au cours de la journée, surtout après une longue station debout ou assise.
La sensation de jambes lourdes est le symptôme le plus fréquent et le plus caractéristique. Elle est souvent décrite comme une fatigue profonde des membres inférieurs, une impression de lourdeur ou d'enflure, qui peut devenir très invalidante en fin de journée ou lors des périodes de chaleur.
L'œdème, c'est-à-dire le gonflement visible des jambes, touche principalement les chevilles et les mollets. Il apparaît en soirée, après une longue journée, et disparaît spontanément après une nuit allongée. Lorsqu'on appuie sur la zone gonflée, on peut parfois laisser une empreinte digitale temporaire dans la peau : c'est le signe du godet.
D'autres symptômes peuvent s'y associer :
Des fourmillements,
Des sensations d'engourdissement ou d'impatience dans les jambes (particulièrement la nuit, pouvant perturber le sommeil),
Des démangeaisons,
Des crampes musculaires surtout nocturnes,
Les varices : ces veines dilatées, sinueuses et visibles en relief sous la peau, qui peuvent être inesthétiques et parfois douloureuses, surtout par temps chaud.
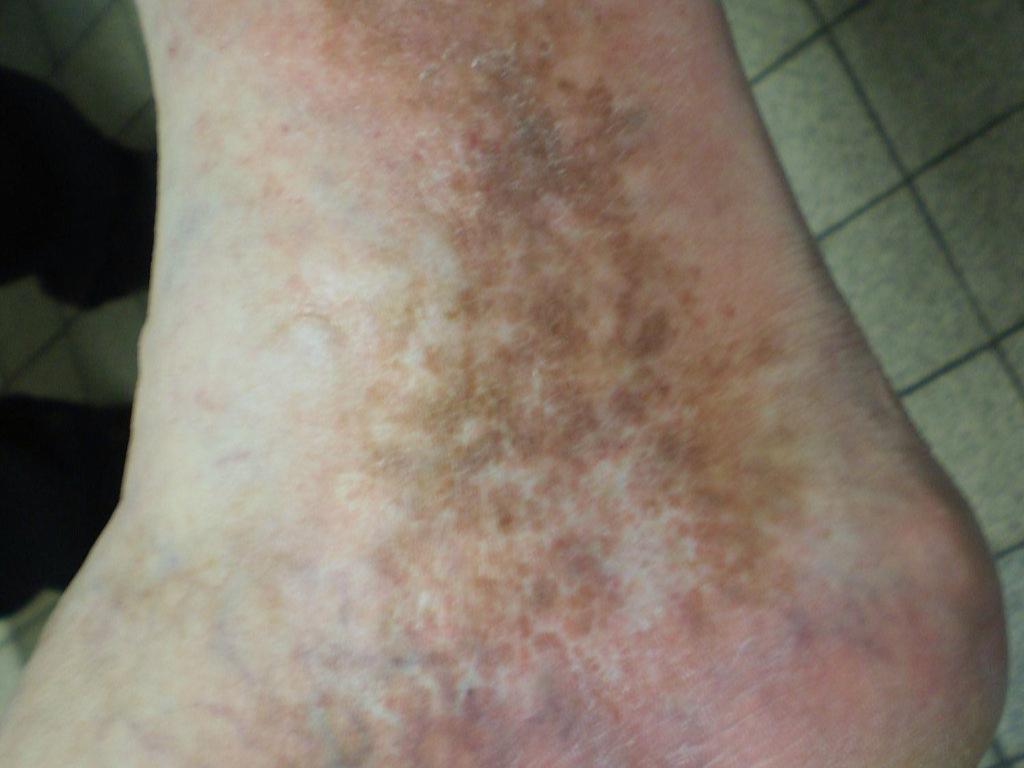
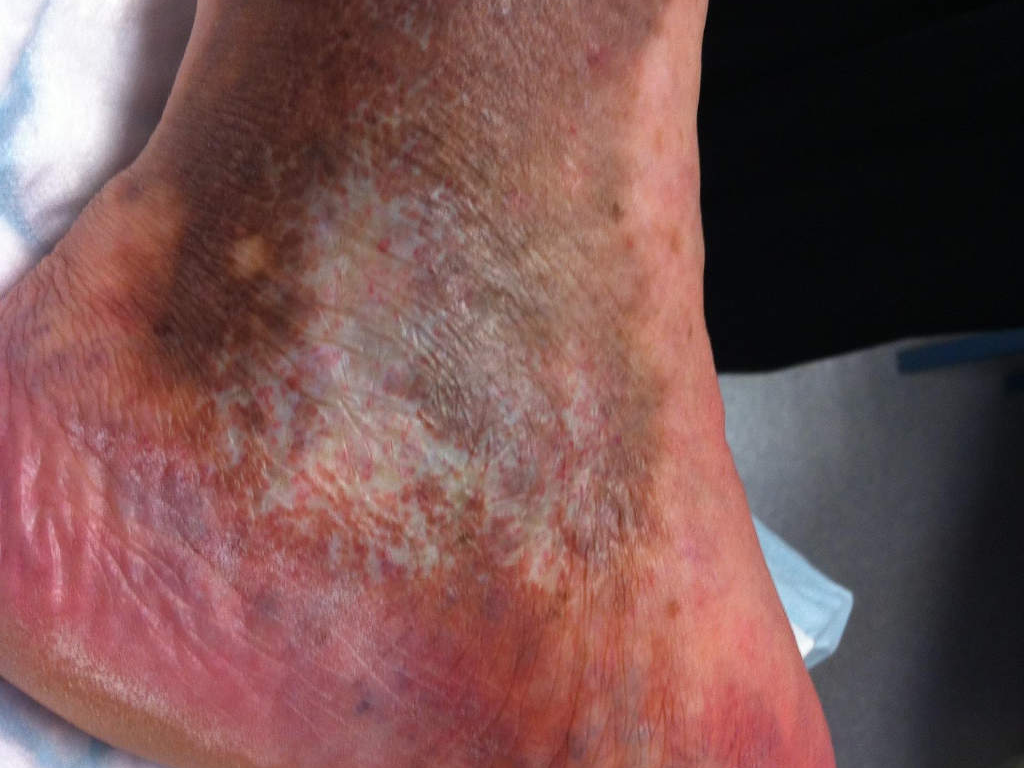
À un stade plus avancé, des modifications de la peau peuvent apparaître sur les mollets : une coloration brunâtre de la peau appelée dermite ocre (due au dépôt de pigments sanguins dans les tissus), ou au contraire des zones blanches et atrophiées (l'atrophie blanche) autour des chevilles, témoignant d'une souffrance cutanée chronique.
Tous ces symptômes sont aggravés par la chaleur (bains chauds, hammam, chauffage au sol, forte chaleur estivale), la station debout ou assise prolongée, et soulagés par le froid, la surélévation des jambes, la marche et la compression veineuse.
4. Quelles sont les complications possibles ?
L'insuffisance veineuse chronique est une maladie progressive. Si elle n'est pas prise en charge, elle peut évoluer et engendrer des complications parfois sérieuses.
La thrombose veineuse superficielle, aussi appelée paraphlébite, est l'une des complications les plus fréquentes. Elle correspond à la formation d'un caillot de sang à l'intérieur d'une veine dilatée (variqueuse) superficielle. La veine atteinte devient rouge, chaude, dure et douloureuse au toucher.
La thrombose veineuse profonde, ou phlébite, est une complication plus grave. Elle survient lorsqu'un caillot se forme dans le réseau veineux profond. Le risque majeur est que ce caillot se détache et migre vers les poumons, provoquant une embolie pulmonaire.
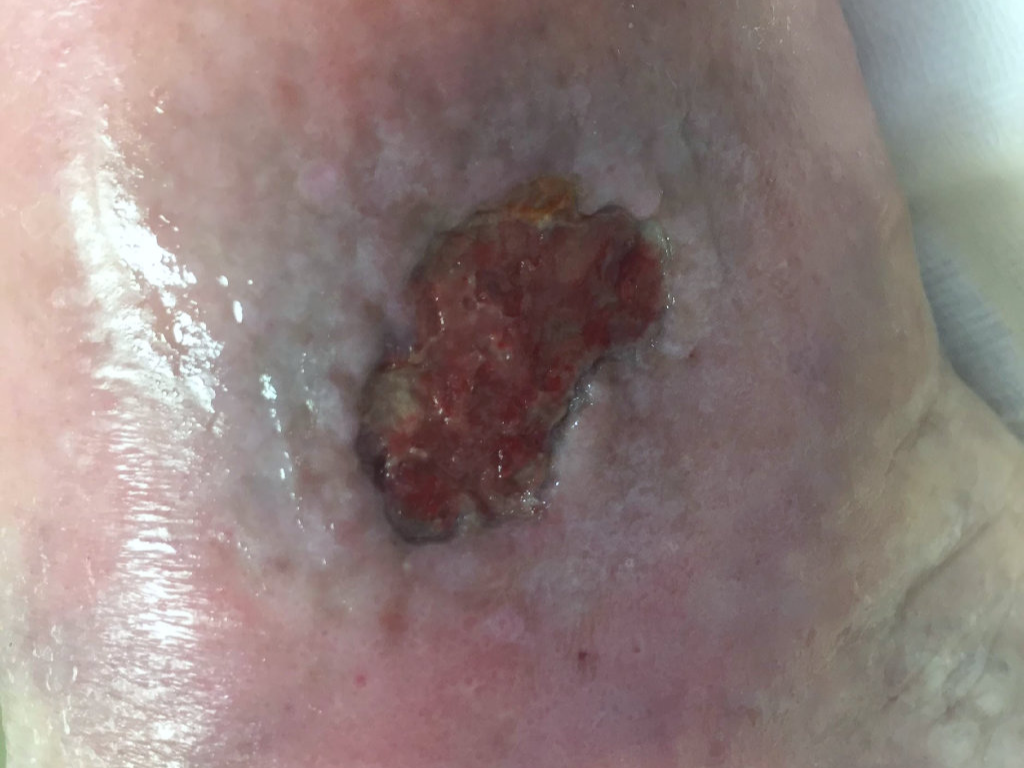
L'ulcère veineux de jambe est une complication invalidante de l'insuffisance veineuse chronique. Une plaie se forme, le plus souvent à la face interne de la cheville, après des années d'évolution non traitée ou insuffisamment traitée d’IVC. L’ulcère veineux et peut être très difficile et long à cicatriser. Sa prise en charge nécessite des soins réguliers et une compression veineuse adaptée.
Ces complications soulignent l'importance de ne pas négliger l'insuffisance veineuse chronique, même lorsqu'elle est encore à un stade fonctionnel, c'est-à-dire limitée à des symptômes sans lésion visible.
5. Causes et facteurs de risque de l'insuffisance veineuse chronique
L’insuffisance veineuse chronique correspond à un mauvais retour du sang dans les veines des jambes. Normalement, les veines contiennent de petites “valves”, sortes de clapets, qui empêchent le sang de redescendre vers les pieds. Quand ces clapets fonctionnent moins bien, soit parce qu’ils ont été abîmés, par exemple après une phlébite, soit parce que les veines se sont trop dilatées, le sang a tendance à stagner et à redescendre dans les jambes au lieu de remonter correctement vers le cœur. Cela augmente progressivement la pression dans les veines.
Avec le temps, cette pression trop élevée dilate les veines superficielles, qui peuvent alors devenir visibles et former des varices. Elle favorise aussi la sortie de liquide hors des vaisseaux vers les tissus, ce qui peut provoquer un gonflement des jambes, surtout en fin de journée. Parfois, des globules rouges s’échappent eux aussi à travers la paroi des veines. En se dégradant, ils laissent dans la peau un pigment brunâtre, à l’origine de la coloration foncée que l’on appelle dermite ocre.
Les facteurs qui favorisent l'insuffisance veineuse chronique sont nombreux :
La génétique joue un rôle majeur : la faiblesse de la paroi veineuse se transmet dans les familles, et avoir deux parents atteints d’IVC augmente considérablement le risque.
L'âge (dés 30 ans…) fragilise progressivement les tissus veineux.
Le sexe féminin est un facteur de risque en raison de l'effet des hormones féminines sur la distensibilité veineuse, particulièrement pendant les grossesses et sous certaines pilules contraceptives.
La sédentarité prive les veines du bénéfice de la pompe musculaire du mollet, indispensable au retour veineux.
La station debout ou assise prolongée, sans que les muscles se contractent, aggrave la stase veineuse.
Le surpoids augmente la pression intra-abdominale et gêne le retour veineux.
L'exposition fréquente à la chaleur dilate les veines et aggrave les symptômes.
Enfin, un antécédent de phlébite peut laisser des séquelles valvulaires durables.
6. Quels examens réaliser ?
Le diagnostic d'insuffisance veineuse chronique repose d'abord sur un examen clinique soigneux, réalisé par un médecin. Le médecin observe l'aspect des jambes debout et allongé, palpe les zones suspectes, recherche un œdème, de troubles cutanés évocateurs et la présence de varices.
L'échographie doppler veineux
L'examen de référence pour cartographier l'insuffisance veineuse est l'échographie doppler veineuse des membres inférieurs. Cet examen non invasif et indolore combine l'échographie, qui visualise les veines en temps réel, et le doppler, qui analyse la direction et la vitesse du flux sanguin dans les vaisseaux.
Il permet de distinguer l'atteinte du réseau superficiel de celle du réseau profond, de détecter un reflux ou une obstruction, et de localiser précisément les veines en cause.
L'échographie doppler est indispensable avant toute décision de traitement interventionnel (chirurgie, laser, sclérothérapie). Elle est réalisée par un angiologue ou un radiologue vasculaire, en position debout pour que les veines soient bien remplies.
Y a-t-il d'autres examens ?
Dans la grande majorité des cas, l'examen clinique et l'échographie doppler suffisent à poser le diagnostic et à guider le traitement. Des examens complémentaires plus spécialisés (phlébographie etc.) peuvent être nécessaires dans des situations complexe.
7. Quels traitements ?
La prise en charge de l'insuffisance veineuse chronique repose sur plusieurs niveaux de traitement, qui peuvent être combinés selon la sévérité de la maladie et les caractéristiques de chaque patient.
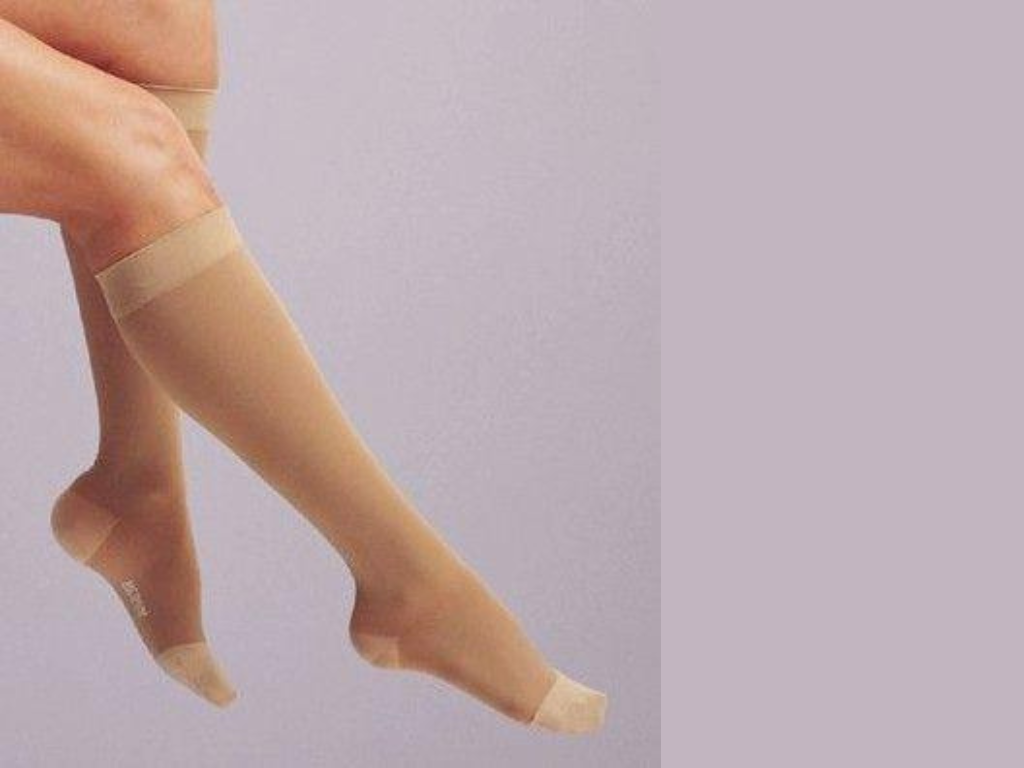
La compression veineuse : le pilier du traitement
La compression élastique est le traitement de base de toute insuffisance veineuse chronique, quel qu'en soit le stade. Elle agit en exerçant une pression continue sur la jambe, ce qui réduit la dilatation des veines, améliore le retour veineux vers le cœur, diminue l'œdème et soulage les symptômes fonctionnels.
Elle se décline en plusieurs formes :
Chaussettes de contention veineuse
Des bas de contention (à mi-cuisse)
Des collants de contention
Ou des bandes élastiques de contentio
Ainsi qu’en quatre classes de pression croissante :
La classe I (10 à 15 mmHg) est indiquée pour les formes d’insuffisance veineuse légères et fonctionnelles.
La classe II (15 à 20 mmHg) convient aux œdèmes débutants ou après une chirurgie des varices ou une sclérothérapie.
La classe III (20 à 36 mmHg) est réservée aux personnes ayant des troubles cutanés liés à l’insuffisance veineuse, aux œdèmes importants et aux maladies post-phlébitiques.
La classe IV (au-delà de 36 mmHg) s'adresse aux insuffisances veineuses chroniques profondes les plus sévères.
La compression élastique se met le matin avant de se lever, car il faut l'enfiler avant que l'œdème ne se constitue, et s'enlève le soir au coucher.
Des dispositifs enfile-bas sont disponibles en pharmacie pour faciliter la mise en place, notamment pour les personnes âgées ou peu mobiles.
Le choix de la classe et du type de compression est prescrit par le médecin en fonction de la sévérité de la maladie.
Deux autres formes particulières de compression veineuse existent:
La compression non/peu élastique
Ce type de compression agit surtout lors de la marche.
Au repos, elle exerce peu de pression, ce qui la rend généralement confortable, même la nuit. En revanche, dès que les muscles du mollet se contractent (par exemple en marchant), elle devient active : elle exerce alors une pression plus forte qui aide le sang à remonter vers le cœur.
Elle est particulièrement utile lorsque la circulation artérielle est fragile, car elle évite de comprimer excessivement la jambe au repos. Elle limite aussi le gonflement du muscle et la formation d’œdèmes.
La compression multicouche
Ce type de compression est plus puissant. Il utilise plusieurs bandes superposées pour exercer une pression importante, surtout au niveau de la cheville. Elle est utilisée pour le traitement des ulcères veineux : plusieurs bandes sont posées sur la jambe par un infirmier et laissées en place jour et nuit, changées une à deux fois par semaine lors des soins de la plaie.
Les contre-indications à la compression sont peu nombreuses mais importantes : une artérite sévère des membres inférieurs (maladie des artères) et une insuffisance cardiaque décompensée.
Les traitements interventionnels : en cas d’insuffisance veineuse superficielle isolée uniquement
Lorsque l'insuffisance veineuse est liée à un reflux isolé dans le réseau superficiel, sans atteinte du réseau profond, un traitement interventionnel peut être proposé pour supprimer la veine incontinente et ainsi corriger le reflux à sa source.
Les techniques thermiques endoveineuses (laser endoveineux ou radiofréquence) consistent à introduire par ponction une fine sonde à l'intérieur de la veine, puis à la chauffer pour la coaguler et la fermer de l'intérieur. L'intervention se déroule sous anesthésie locale, en consultation, sans hospitalisation, et permet une reprise d'activité quasi immédiate.
La sclérothérapie consiste à injecter à l'intérieur de la veine un produit chimique sclérosant (sous forme liquide ou de mousse) qui va irriter la paroi veineuse, provoquer une réaction inflammatoire et conduire à la fermeture de la veine. Elle est guidée par échographie pour les veines de taille significative.
La chirurgie classique par stripping, qui consiste à retirer chirurgicalement la veine saphène après incisions cutanées, est encore pratiquée mais tend à être remplacée par les techniques endoveineuses moins invasives. Elle reste indiquée dans certaines situations particulières ou lorsque les techniques thermiques ne sont pas réalisables.
Le choix entre ces différentes techniques est fait par l'angiologue ou le chirurgien vasculaire en fonction des résultats de l'échographie doppler, de l'anatomie des veines et des caractéristiques du patient.
Les médicaments veinotoniques
Les médicaments veinotoniques, présentés sous forme de comprimés ou de gels, peuvent apporter un soulagement des douleurs et des sensations de jambes lourdes. En revanche, ils n'ont aucune action démontrée sur le diamètre des varices ni sur la progression de la maladie.
Leur efficacité est jugée insuffisante par la Haute Autorité de Santé pour justifier un remboursement par l'Assurance Maladie.
Ils peuvent néanmoins être utilisés en complément d'une prise en charge globale, sur prescription médicale, pour améliorer le confort au quotidien.
Les cures thermales
La cure thermale, ou crénothérapie, peut représenter une option supplémentaire chez les patients insuffisamment soulagés par les autres traitements. Elle associe des soins à base d'eau thermale (jets d'eau froide, bains, mobilisation aquatique) qui améliorent la circulation veineuse et réduisent les symptômes. Les cures thermales sont remboursées par l'Assurance Maladie sur prescription du médecin traitant ou du médecin vasculaire. La mutuelle peut rembourser le ticket modérateur des frais thermaux et médicaux.
8. Quel suivi ?
L'insuffisance veineuse chronique est une maladie évolutive et, à ce titre, elle nécessite un suivi régulier sur le long terme. La fréquence des consultations dépend du stade de la maladie.
La surveillance vise à évaluer l'évolution des symptômes et des signes cliniques, à vérifier l'efficacité du traitement (compression, médicaments, suites d'un geste interventionnel), à dépister d'éventuelles complications et à adapter la prise en charge si la maladie progresse.
Il est également important d'adapter régulièrement la classe de compression en fonction de l'évolution clinique, car les besoins peuvent changer avec le temps.
Les bas de compression s'usent aussi et doivent être renouvelés tous les six mois environ pour conserver leur efficacité.
Après une phlébite, le suivi est encore plus rigoureux justifie une surveillance rapprochée et une compression maintenue à long terme.
9. Conseils pratiques et idées reçues
Bouger, la meilleure des thérapies
La marche régulière est l'un des meilleurs remèdes contre l'insuffisance veineuse. À chaque pas, les muscles du mollet se contractent et compriment les veines profondes comme une pompe, propulsant le sang vers le haut. Cette pompe musculaire est un mécanisme essentiel du retour veineux. L'exercice physique adapté (natation, vélo, aquagym etc.) est donc fortement recommandé. À l'inverse, rester assis ou debout sans bouger est particulièrement néfaste : si vous travaillez dans cette position, pensez à faire des pauses en marchant quelques minutes toutes les heures et à faire des flexions-extensions des pieds régulièrement.
Surélever les jambes
Allonger les jambes surélevées au-dessus du niveau du cœur, en posant les pieds sur un coussin ou en relevant le pied du lit de quelques centimètres, réduit la pression veineuse et soulage rapidement les symptômes en fin de journée. C'est un geste simple, efficace et totalement gratuit.
Éviter la chaleur
La chaleur est l'ennemie des veines : elle provoque leur dilatation et aggrave tous les symptômes de l'insuffisance veineuse. Bains chauds, hammam, sauna, chauffage au sol, exposition prolongée au soleil sur les jambes sont autant de situations à éviter ou à limiter.
Le froid, à l'inverse, est bénéfique : une douche froide sur les jambes en fin de journée peut apporter un soulagement immédiat.
Adapter son alimentation et son poids
Le surpoids aggrave la pression veineuse dans les jambes et favorise la progression de la maladie. Une alimentation équilibrée et une activité physique régulière, en maintenant un poids de forme, contribuent à freiner l'évolution de l'insuffisance veineuse. Une alimentation peu salée réduit également la rétention d'eau et l'œdème.
La compression veineuse : le traitement de référence
Le port d’une compression veineuse reste l’un des moyens les plus efficaces pour lutter contre l’insuffisance veineuse. Il peut s’agir de chaussettes, de bas, de collants ou de bandes de contention.
Choisir ses chaussures et ses vêtements
Les talons hauts (au-delà de 5 à 6 centimètres) réduisent l'amplitude de mouvement de la cheville et diminuent l'efficacité de la pompe musculaire du mollet. Une hauteur de talon modérée (entre 3 et 5 cm) est idéale.
Éviter le port de vêtements trop serrés
Les vêtements trop serrés à la taille ou aux cuisses gênent le retour veineux et sont à proscrire.
La grossesse
La grossesse est une période à haut risque pour les veines. Dès les premières semaines, l'augmentation des hormones relâche la paroi veineuse, et au fil des mois, l'utérus grossissant comprime les veines du bassin et gêne le retour veineux. La compression veineuse, portée dès le matin, est fortement recommandée pendant toute la grossesse et dans les semaines suivant l'accouchement. Parlez-en à votre médecin ou à votre sage-femme dès le début de la grossesse.
Fausses idées reçues
« Les varices, c'est juste esthétique. »
Faux. Les varices sont le signe d'une insuffisance veineuse sous-jacente qui peut évoluer vers des complications sérieuses (phlébite, ulcère) si elle n'est pas prise en charge.
« Les veinotoniques suffisent à traiter l'insuffisance veineuse. »
Faux. Ces médicaments peuvent atténuer les symptômes mais n'agissent pas sur l'évolution de la maladie, ne réduisent pas les varices et ne préviennent pas les complications. La compression reste le traitement de base incontournable.
« La compression, c'est réservé aux personnes âgées. »
Complètement faux. La compression est recommandée dès les premiers stades de la maladie, quel que soit l'âge. Les femmes enceintes, les professionnels debout toute la journée et les voyageurs en avion peuvent en bénéficier dès la trentaine.
info L'essentiel à retenir
L'insuffisance veineuse chronique est une maladie très fréquente, touchant des millions de Français, qui résulte d'un dysfonctionnement des valvules veineuses empêchant le bon retour du sang des jambes vers le cœur.
Elle se manifeste par des jambes lourdes, des gonflements en fin de journée, des varices et, à terme, des troubles cutanés voire des plaies chroniques.
Ce n'est pas une maladie bénigne : non traitée, elle peut évoluer vers des complications graves, notamment la phlébite et l'ulcère de jambe.
Son diagnostic repose sur l'examen clinique et l'échographie doppler, examen de référence ici.
La compression veineuse (bas, chaussettes ou collants de contention) est le traitement de base incontournable à tous les stades de la maladie. Elle doit être portée tous les jours, dès le lever.
Les mesures hygiéno-diététiques : marche régulière, éviction de la chaleur, perte de poids, surélévation des jambes, constituent un complément essentiel à tout traitement médical et ralentissent la progression de la maladie.
Enfin, l'insuffisance veineuse chronique nécessite un suivi médical régulier sur le long terme.