info Résumé
L’érysipèle est une infection bactérienne de la peau, qui atteint les couches profondes de la peau et du tissu sous-cutané (la graisse située sous la peau). Il s’agit d’une infection aiguë, qui ne détruit pas les tissus dans la majorité des cas.
Elle touche le plus souvent les jambes et parfois le visage.
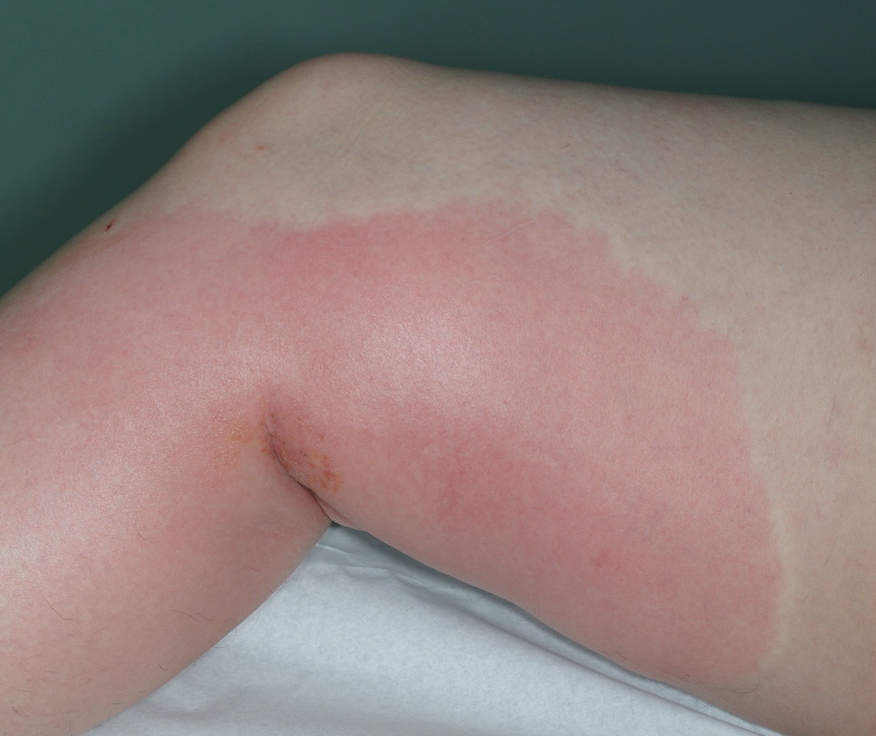
L’érysipèle se manifeste généralement par une plaque rouge, chaude, gonflée et bien délimitée, associée à une fièvre d’apparition brutale.
On recherche souvent une porte d’entrée pour la bactérie (petite plaie, fissure entre les orteils, mycose, piqûre…), qui est fréquemment retrouvée. Certains facteurs favorisent aussi cette infection, comme un œdème, une mauvaise circulation veineuse ou certaines maladies générales.
La bactérie responsable est le plus souvent un streptocoque, même si elle n’est pas toujours identifiée.
Les complications sont possibles, en particulier les récidives.
Le traitement repose sur des antibiotiques, associés au repos du membre atteint.
Aujourd’hui, le terme 'érysipèle' est souvent remplacé par l’expression médicale dermo-hypodermite bactérienne non nécrosante (DHBNN).
I. À quoi ressemble l’érysipèle ?
Début et symptômes
L’érysipèle débute généralement de façon brutale.
Dans un contexte de fièvre, parfois accompagnée de frissons, apparaît rapidement une plaque rouge bien délimitée sur la zone concernée.
Elle touche le plus souvent une jambe, et plus rarement le visage.
La zone atteinte est en général rouge, chaude, gonflée et douloureuse.
À l’examen, on observe souvent un bourrelet légèrement surélevé à la périphérie de la plaque, qui est assez typique.
Dans la plupart des cas, l’infection s’étend progressivement autour de la zone initiale, parfois de plusieurs centimètres par jour. Il peut arriver que des cloques (bulles) apparaissent, ou que la peau prenne un aspect plus sombre.
Les ganglions situés près de la zone atteinte peuvent être gonflés et douloureux. On peut aussi parfois voir une traînée rouge sur la peau, correspondant à une inflammation des vaisseaux lymphatiques.
Plus rarement, l’érysipèle peut toucher d’autres zones : la région périnéo-génitale, le thorax ou l’abdomen.
La porte d’entrée de la bactérie
Il est important de rechercher la porte d’entrée, c’est-à-dire l’endroit par lequel la bactérie a pénétré dans la peau. On la retrouve dans environ 2 cas sur 3.
Le plus souvent, il s’agit d’une petite lésion entre les orteils, liée à une irritation, de la macération ou à une mycose (souvent appelée le pied d’athlète). C’est la cause la plus fréquente des érysipèles de la jambe.
Au niveau du visage, une irritation ou une lésion derrière l’oreille ou dans le conduit auditif externe (eczéma, psoriasis…) peut parfois être en cause.
Une plaie cutanée, même minime, une piqûre d’insecte, une brûlure, une perlèche, un ulcère, ou une infection dentaire peuvent également être en cause.
Qui est concerné ?
L’érysipèle touche principalement les adultes de plus de 40 ans, avec une fréquence similaire chez les hommes et les femmes (sex-ratio 1:1). Le risque augmente avec l’âge.
Son incidence est estimée à environ 9 cas pour 100 000 personnes par an, et semble être en augmentation.
II. Les causes de l'érysipèle
Quels sont les facteurs favorisant l'érysipèle ?
Plusieurs facteurs peuvent favoriser la survenue d’un érysipèle. Il est important de les identifier, car ils peuvent augmenter le risque de récidive.
Facteurs de risque locaux (au niveau de la peau ou du membre) :
- Un œdème (gonflement) d’origine veineuse ou lymphatique,
- Une mauvaise circulation veineuse,
- Certaines maladies chroniques de la peau comme l’eczéma ou le psoriasis, qui fragilisent la peau,
- Des antécédents de radiothérapie ou d’ablation de ganglions (lymphadénectomie).
- Chez l’enfant, l’érysipèle peut parfois survenir après une varicelle, en raison des lésions de grattage.
Facteurs de risque dits généraux : problèmes de santé qui augmentent également le risque d’érysipèle :
- Surpoids / obésité,
- Diabète,
- Tabac et alcool,
- Prise de certains médicaments (corticothérapie, anti-inflammatoires),
- Maladies rénales (comme le syndrome néphrotique),
- Baisse des défenses immunitaires (immunodépression)
Quelle est la bactérie responsable ?
Dans la majorité des cas, l’érysipèle est causé par des bactéries appelées streptocoques (environ 85 % des cas), en particulier le streptocoque du groupe A, mais aussi parfois ceux des groupes B, C ou G.
Ces bactéries pénètrent dans la peau à travers une petite lésion (appelée porte d’entrée), puis se multiplient dans les tissus.
Peut-on identifier la bactérie responsable ?
Il est rare d’identifier précisément la bactérie en cause. Les prises de sang destinées à rechercher une infection (hémocultures) sont souvent négatives.
Dans certains cas, notamment à l’hôpital, un prélèvement au niveau de la lésion peut être réalisé, mais cela reste peu fréquent en pratique.
Et dans certains cas particuliers ?
Dans certaines situations, d’autres micro-organismes peuvent être responsables, par exemple :
- Le staphylocoque doré, dont certaines formes résistantes aux antibiotiques usuels (appelées SARM) surtout s’il existe une plaie purulente ou un point de départ lié à une injection (notamment chez les utilisateurs de drogues par voie intraveineuse)
- Après une morsure ou une griffure animale (chat, chien), certaines bactéries spécifiques peuvent être en cause (par exemple pasteurella multocida)
- Chez les personnes immunodéprimées, des infections plus rares peuvent survenir, liées à des bactéries dites atypiques (par exemple des mycobactéries atypiques, escherichia coli, pseudomonas aeruginosa, nocardia), mais aussi à des champignons ou à certains virus
Ces situations nécessitent en général une prise en charge spécialisée en milieu hospitalier.
III. Quels examens sont réalisés en cas d’érysipèle ?
Le diagnostic d’érysipèle repose avant tout sur l’examen clinique, devant un tableau typique de ‘grosse jambe rouge aiguë fébrile’. En principe, aucun examen complémentaire n’est indispensable.
Un bilan sanguin peut néanmoins être réalisé : il montre souvent une inflammation, avec une augmentation de la CRP et parfois une élévation des globules blancs.
Il est également important de rechercher :
- La porte d’entrée de la bactérie,
- Les facteurs favorisants.
Dès que le diagnostic est posé, il est recommandé de tracer au feutre les contours de la plaque rouge et/ou de prendre une photo afin de suivre son évolution.
IV. Quel est le traitement de l’érysipèle ?
Le traitement de l’érysipèle repose principalement sur des antibiotiques, le plus souvent pris par voie orale pendant 7 jours, lorsque la forme n’est pas grave, qu’il n’y a pas de maladie associée importante (comorbidité).
Chez l'adulte
- Amoxicilline 50 mg/kg/j en 3 prises, maximum 6 g/jour pendant 7 jours.
- En cas d’allergie, d’autres antibiotiques peuvent être proposés.
Chez l'enfant
- Amoxicilline-Acide clavulanique : 80 mg/kg/j d'Amoxicilline en 3 prises/j (maximum 3 g/j) pendant 7 jours.
- En cas d’allergie, d’autres antibiotiques peuvent être proposés.
Cas particulier : grossesse et allaitement
Selon les recommandations du CRAT (Centre de Référence sur les Agents Tératogènes), l’amoxicilline peut être utilisée à tous les stades de la grossesse, sans risque connu pour le bébé. Si une grossesse est découverte pendant le traitement, celui-ci peut être poursuivi.
En cas d’allaitement, la quantité d’amoxicilline qui passe dans le lait est très faible (moins de 1 % de la dose pédiatrique). Ce traitement est donc généralement considéré comme compatible avec l’allaitement.
Il n’y a pas d’indication à utiliser des antibiotiques par voie locale (c’est-à-dire en crème ou en pommade) : seul un traitement antibiotique par voie orale est recommandé.
Mesures associées importantes
En plus des antibiotiques, il est recommandé de :
- Traiter la porte d’entrée (mycose entre les orteils, plaie, etc.),
- Mettre le membre atteint au repos (jambe surélevée, limiter la marche, parfois avec des béquilles),
- Débuter une contention veineuse (bas de contention) dès que la douleur diminue,
- Vérifier la vaccination contre le tétanos,
- Éviter les anti-inflammatoires (AINS) et les corticoïdes, sauf avis médical.
- Une anticoagulation systématique n’est généralement pas recommandée.
Évolution et surveillance
Une amélioration des lésions, une diminution des douleurs et une disparition de la fièvre sont attendues dans les 48 heures suivant le début du traitement. En l’absence d’amélioration, ou en cas d’aggravation, une hospitalisation peut être nécessaire.
Complications et critères de gravité imposant une hospitalisation
Une hospitalisation est nécessaire dans les situations suivantes :
- Extension rapide des signes locaux (notamment de la rougeur) en quelques heures
- Douleur très intense ou difficulté importante à utiliser le membre atteint (impotence fonctionnelle)
- Signes locaux inquiétants : coloration violacée ou bleuâtre de la peau, bulles, crépitations sous la peau, perte de sensibilité, zone dure dépassant la rougeur, apparition de nécrose
- Altération de l’état général (fatigue intense, malaise, confusion…).
- Aggravation malgré le traitement dans les 24 à 48 heures suivant la mise en route d’une antibiothérapie adaptée
- Présence de maladies associées importantes (comorbidités)
- Obésité morbide
- Insuffisance rénale
- Traitement prolongé par corticoïdes ou anti-inflammatoires (AINS)
- Contexte social défavorable, ne permettant pas un suivi et des soins corrects à domicile
Prévention
Le problème des récidives
L’érysipèle peut récidiver. Les récidives sont même assez fréquentes, estimées entre 10 et 50 % des cas, surtout si certains facteurs de risque persistent.
Elles sont plus fréquentes notamment :
- Chez les personnes ayant eu une ablation de ganglions (lymphadénectomie), par exemple après une chirurgie pour cancer du sein,
- En cas de lymphœdème (gonflement chronique),
- En cas d’obésité,
- Si la porte d’entrée (mycose, plaie, fissure…) n’est pas traitée,
- Chez les personnes ayant des plaies chroniques au niveau des jambes (comme un ulcère lié à un problème vasculaire).
Pour limiter les récidives, il est essentiel de :
- Traiter la porte d’entrée,
- Avoir une hygiène cutanée rigoureuse,
- Porter si besoin des bas de contention,
- Réaliser parfois un drainage lymphatique,
- Corriger les facteurs favorisants quand c’est possible.
Il est important de savoir que l’érysipèle peut lui-même favoriser l’apparition d’un œdème, notamment lymphatique, ce qui augmente ensuite le risque de nouvelles infections : c’est un cercle vicieux.
Antibiotiques en prévention (antibioprophylaxie)
Dans certains cas, un traitement antibiotique préventif peut être proposé chez l’adulte, notamment si les facteurs de risque ne peuvent pas être bien contrôlés et après au moins deux épisodes en un an.
Plusieurs antibiotiques peuvent être prescrits (pénicilline retard en injection, pénicilline orale, ou azithromycine en cas d’allergie à la pénicilline).
La durée du traitement préventif est décidée au cas par cas, en fonction du risque de récidive et de la situation clinique.
info L’essentiel à retenir
L’érysipèle (aussi appelé dermohypodermite bactérienne non nécrosante) est une infection bactérienne de la peau.
Il apparaît brutalement, souvent avec de la fièvre et parfois des frissons, associé à l’apparition d’une plaque rouge, chaude, douloureuse, bien délimitée, qui peut s’étendre rapidement.
Il touche le plus souvent une jambe, plus rarement le visage.
La bactérie responsable est le plus souvent un streptocoque.
L’infection entre généralement par une porte d’entrée (mycose entre les orteils, petite plaie, fissure, ulcère…). Il est essentiel de trouver et traiter cette porte d’entrée, sinon le risque de récidive est important.
Le traitement repose sur des antibiotiques par voie orale, en dehors des formes graves qui nécessitent une hospitalisation et un traitement par perfusion et parfois un geste chirurgical associé.
Les anti-inflammatoires (AINS) et les corticoïdes sont fortement déconseillés car ils peuvent aggraver l’infection.
Une amélioration est attendue dans les 48 heures après le début du traitement.
Les récidives sont fréquentes : chez certains adultes, un traitement préventif peut être discuté en cas de récidives répétées.