1. Qu’est-ce que le molluscum contagiosum (MC)?
Le molluscum contagiosum est une infection cutanée bénigne et courante causée par un virus de la famille des poxvirus. Très fréquent et très contagieux chez les enfants, il peut également toucher les adultes. Ces derniers peuvent parfois développer cette infection après une activité sexuelle avec un partenaire contaminé.
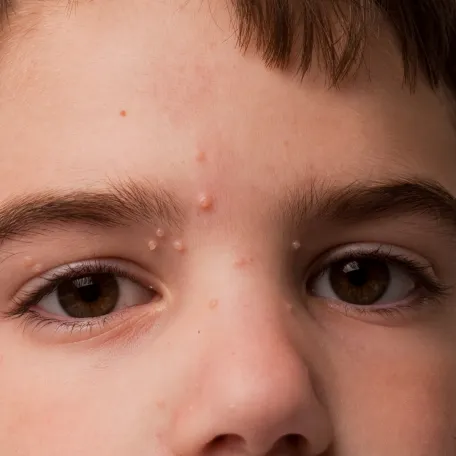
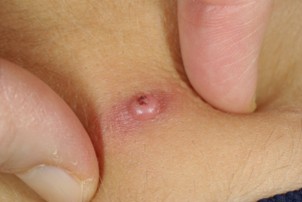
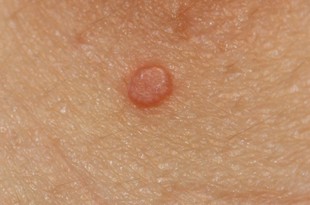
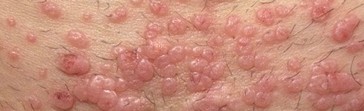
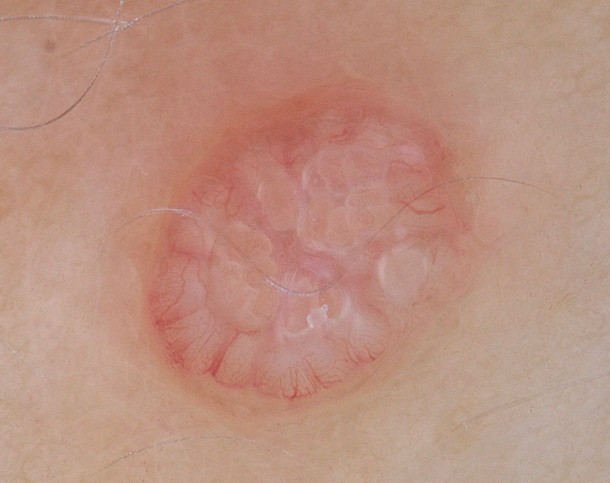
Cliniquement, le molluscum contagiosum se manifeste sous la forme de petites papules brillantes, ressemblant à des perles, mesurant généralement de 2 à 5 mm de diamètre, et de couleur chair ou blanche. Chaque lésion présente une dépression centrale, créant une forme ombiliquée caractéristique. Bien que les molluscums soient souvent indolores, ils peuvent parfois provoquer des démangeaisons et être entourés d'une plaque d'eczéma, surtout chez les enfants ayant une dermatite atopique (eczéma). Les molluscums apparaissent très souvent en groupes, allant de quelques lésions à plusieurs dizaines, et peuvent se localiser sur n’importe quelle partie du corps.
Chez les enfants, les lésions se retrouvent fréquemment sur le visage, le cou, les aisselles, le tronc et les fesses. Chez les adolescents et les adultes, elles touchent plus souvent la région génitale, le bas du ventre et l’intérieur des cuisses, en particulier lorsqu’elles sont transmises sexuellement.
Le molluscum contagiosum est hautement contagieux. Il se transmet principalement par contact direct avec la peau d'une personne infectée, mais se propage aussi par auto-inoculation (lorsque les lésions sont touchées, grattées, puis transférées ailleurs sur le corps) ou par le biais d'objets contaminés, comme les serviettes de bain. La période d'incubation, c’est-à-dire le délai entre le contact avec le virus et l’apparition des lésions, varie de deux semaines à six mois.
En l'absence de traitement, les lésions guérissent généralement de manière spontanée, sans laisser de cicatrices.
Le délai de guérison peut varier de 6 mois à 2 ans, la durée moyenne étant de 13 mois1.
Parfois, alors que d’anciennes lésions disparaissent, de nouvelles apparaissent par contamination de la peau environnante, donnant l’impression d’une infection très prolongée.
Chez les enfants présentant une dermatite atopique (eczéma) ou chez les individus immunodéprimés, le nombre de lésions est souvent plus important et la guérison totale peut ainsi être plus longue et difficile à obtenir.
L'impact sur la qualité de vie des personnes infectées est généralement faible. Cependant, dans le cas où de nombreuses lésions sont présentes, cela peut entraîner une gêne importante (environ une personne atteinte sur dix)1.
La fréquence du molluscum contagiosum a augmenté régulièrement au cours des 30 dernières années. L'incidence mondiale de cette infection est d'environ 8 000 cas pour 100 000 individus chaque année2. Plus de 90 % des cas de MC surviennent chez des enfants de moins de 14 ans.
2. Quelle est la cause des molluscums contagiosums ?
Le molluscum contagiosum est causé par le virus du molluscum contagiosum (MCV), le seul virus du genre Molluscipoxvirus, qui fait partie de la famille des Poxviridae. Lorsque l'infection survient pendant l'enfance, elle induit généralement une forte réponse immunitaire, créant une immunité (une protection) durable. C'est pourquoi le MC est plus fréquent chez les enfants que chez les adultes. Le virus responsable du molluscum contagiosum se propage facilement par :
- Contact direct avec la peau d'une personne infectée
- Contact avec des objets contaminés, tels que des serviettes, des planches de natation et des tapis de lutte
- La baignade dans des piscines ou des jacuzzis contaminés par le virus
- Le contact sexuel avec un partenaire infecté
- Le grattage ou le frottement des lésions, ce qui permet de propager le virus à la peau avoisinante
Facteurs de risque de contamination :
- Être âgé de moins de 14 ans.
- La dermatite atopique (eczéma atopique). L’altération de la barrière cutanée rend les personnes atteintes de dermatite atopique plus susceptibles d’être infectées par le virus des MC.
- La natation. Certaines études ont suggéré que la pratique de la natation pourrait être un facteur de risque indépendant de MC.
- Avoir un système immunitaire affaibli. Certaines pathologies (maladies génétiques ou acquises) et certains traitements peuvent affaiblir le système immunitaire, rendant plus vulnérable les personnes aux MC. Ils sont alors souvent très nombreux, diffus à tout le corps, et parfois de grande taille.
3. Quelles sont les complications possibles ?
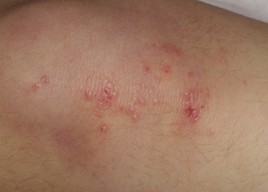
- La surinfection des lésions grattées ou blessées.
- Les démangeaisons pouvant perturber le quotidien et le sommeil des personnes atteintes, rendant la gestion de la maladie plus difficile.
- La contamination d'autres personnes ou la dissémination des lésions par auto-inoculation, lorsque les lésions sont grattées puis transférées sur d'autres zones du corps d'une personne déjà infectée.
- L'aggravation d'une dermatite atopique sur la zone touchée, due au grattage et à l'irritation des lésions.
- La formation de cicatrices, principalement en cas de lésions surinfectées et/ou grattées, qui peuvent laisser des traces permanentes.
4. Quels examens faut-il faire ?
Aucun examen complémentaire n'est nécessaire, un simple examen clinique de la peau étant suffisant pour poser le diagnostic (parfois avec l’aide du dermatoscope, en cas de lésion unique ou atypique).
Dans les cas où la contamination s'est faite par voie sexuelle, votre médecin pourra vous proposer un dépistage des infections sexuellement transmissibles (IST).
5. Quels traitements ?
Le traitement du molluscum contagiosum a pour objectif de contrôler la propagation des lésions, d'éviter leur transmission à d'autres personnes et de prévenir les complications.
La première possibilité est de ne pas faire de traitement : cette démarche repose sur le fait que les lésions de molluscum contagiosum disparaissent généralement d'elles-mêmes après plusieurs mois (l’immunité contre le virus se met en place toute seule), sans traitement.
En cas de peau sèche ou d’eczéma (ou de dermatite atopique), il faut traiter l’eczéma et la sécheresse de la peau, et appliquer tous les jours une crème hydratante pour le corps.
Il est à noter que la disparition du molluscum contagiosum peut s’accompagner d’une inflammation (rougeur) autour du MC. Il peut sembler infecté, mais il ne s’agit alors que de la réaction inflammatoire d’élimination (pas de fièvre ni de pus dans ce cas).
Toutefois, en cas de démangeaisons importantes, de risque de surinfection, de gêne notable, de risque élevé de contamination ou d’un système immunitaire affaibli, des traitements spécifiques peuvent être proposés, mais aucun d’entre eux n’a démontré de supériorité par rapport à un autre5.
- Le curetage des MC par un médecin : Cette procédure consiste en un grattage superficiel des lésions pour les retirer. Le taux de guérison après deux séances serait supérieur à 95 %. Une anesthésie locale est possible selon les cas (par application d’une crème à la lidocaïne, au moins une heure avant le soin) pour éviter les douleurs liées à la procédure. Plusieurs séances sont parfois nécessaires. Le curetage n’entraîne pas de cicatrice dans la plupart des cas, sauf si le molluscum contagiosum est de grande taille.
- La cryothérapie des MC : Cette technique consiste à appliquer de l’azote liquide pour congeler les lésions, qui se détacheront ensuite d'elles-mêmes. L’efficacité est élevée, avec un taux de guérison supérieur à 90 % des lésions après deux séances. Une anesthésie locale (avec crème à la lidocaïne) peut également être réalisée avant la procédure. Comme pour le curetage, cette méthode peut être douloureuse. Les cicatrices et les hyperpigmentations résiduelles sont rares.
- Traitement topique à base d'hydroxyde de potassium : En France, une solution topique contenant de l'hydroxyde de potassium à 5 % est commercialisée pour traiter les molluscum contagiosum. Elle doit être appliquée 1 à 2 fois par jour jusqu’à l’apparition d’une rougeur (généralement entre 2 et 10 jours). Ce traitement ne nécessite pas de rinçage et peut être utilisé sur le visage et le corps (à l’exception des contours des yeux et des muqueuses), chez l'adulte et l'enfant à partir de 2 ans. Il ne doit pas être appliqué sur un même molluscum au-delà de 14 jours, ni sur des lésions infectées ou déjà enflammées. Les MC disparaissent ensuite dans le mois qui suit, en se desséchant progressivement.
À noter que la cantharidine n’est autorisée qu’aux États-Unis et ne bénéficie pas, à ce jour, d’une autorisation de mise sur le marché en France. Cette molécule provoque une irritation locale de la peau, induisant une réaction inflammatoire qui favorise l’élimination du molluscum contagiosum
Mesures préventives
En parallèle du traitement des lésions, des mesures préventives doivent être prises pour éviter la propagation du virus :
- Évitez de toucher ou manipuler les lésions.
- Ne laissez pas un enfant atteint de molluscum contagiosum se baigner avec d'autres enfants.
- Les enfants ayant des molluscum contagiosum doivent éviter la piscine jusqu’à la guérison des lésions, pour les protéger du risque de surinfection et prévenir la contamination d’autres personnes.
- Ne partagez pas les objets personnels des personnes contaminées (serviettes, vêtements, etc.).
info Télécharger la fiche
Sources
- Jonathan R Olsen, John Gallacher, Andrew Y Finlay, Vincent Piguet, Nick A Francis, Time to resolution and effect on quality of life of molluscum contagiosum in children in the UK: a prospective community cohort study, 2014, https://doi.org/10.1016/s1473-3099(14)71053-9
- Haowei Han, Ciaran Smythe, Faraz Yousefian, Brian Berman, Molluscum Contagiosum Virus Evasion of Immune Surveillance: A Review, 2023, https://doi.org/10.36849/jdd.7230
- J. R. Olsen, J. Gallacher, V. Piguet, N. A. Francis, Epidemiology of molluscum contagiosum in children: a systematic review, 2013, https://doi.org/10.1093/fampra/cmt075
- R. S. PANNELL, D. M. FLEMING, K. W. CROSS, The incidence of molluscum contagiosum, scabies and lichen planus, 2005, https://doi.org/10.1017/s0950268805004425
- Johannes C van der Wouden, Renske van der Sande, Emma J Kruithof, Annet Sollie, Lisette WA van Suijlekom-Smit, Sander Koning, Interventions for cutaneous molluscum contagiosum, 2017, https://doi.org/10.1002/14651858.cd004767.pub4