1. Qu’est-ce que la maladie pieds-mains-bouche (MPMB) ?
Il s’agit d’une affection virale bénigne qui touche principalement les enfants de moins de 5 ans1. Cependant, les adultes et les enfants de tous âges peuvent également en être atteints.
Elle se manifeste par une éruption cutanée prédominant sur les plantes des pieds, les mains ainsi que des lésions intra-buccales, d’où le nom de cette maladie.
La MPMB survient par petites épidémies au printemps, en été ou au début de l’automne dans les zones de climat tempéré, comme en France métropolitaine.
Elle est causée par un virus qui pénètre par la bouche dans l’organisme et diffuse dans le tube digestif, le sang et les ganglions lymphatiques. Le système immunitaire intervient alors pour empêcher sa diffusion aux autres organes dans la majorité des cas et le virus reste évacué par les selles pendant environ 4 semaines après le début de la maladie, voire parfois jusqu’à 4 mois.
L’enfant atteint de la maladie pieds-mains-bouche est contagieux 2 jours avant l’éruption, surtout s’il tousse et a le nez qui coule, puis l’infection est particulièrement contagieuse durant la 1ère semaine de la maladie. La période de transmission peut cependant durer plusieurs semaines, tant que le virus reste dans les selles.
Cette maladie se propage par contact direct entre deux personnes (transmission interhumaine uniquement) ou indirectement avec :
- Les sécrétions rhinopharyngées (du nez et de la gorge) et les gouttelettes de salive projetées dans l’air par une personne malade ;
- Les lésions cutanées (principalement via le liquide contenu dans les vésicules) d’une personne infectée ;
- Les objets contaminés par les selles. Le virus peut survivre assez longtemps sur des surfaces et objets contaminés ;
- Les mains qui manipulent des objets souillés, qui sont ensuite portées à la bouche, lorsque quelqu’un touche une personne infectée, change des couches ou manipule des objets ou des surfaces qui ont été contaminées par le virus puis se touche les yeux, le nez ou la bouche.
L’infection peut demeurer asymptomatique ou très peu symptomatique.
Lorsque des symptômes surviennent, une première phase se caractérise généralement par la survenue de symptômes dits généraux sur une période de 1 à 2 jours, avant l’apparition des premiers éléments sur la peau.
La personne infectée peut :
- Avoir de la fièvre (38 °C-39 °C) ;
- Perdre l’appétit ;
- Avoir une salivation plus abondante que d’habitude ;
- Avoir des maux de tête ;
- Se plaindre de maux de gorge et présenter un écoulement nasal ;
- Ressentir des douleurs abdominales et avoir de la diarrhée.
Puis d’autres signes apparaissent principalement au niveau de la bouche, des pieds et des mains.
- Les lésions buccales se manifestent généralement par une rougeur de la bouche et de la gorge.
Apparaissent ensuite des petits points rouges à l’intérieur de la bouche (au niveau de la langue, des gencives et à l’intérieur des joues). Sur cette base rouge apparaissent secondairement des petites cloques appelées vésicules qui éclatent rapidement. Elles laissent alors de petits ulcérations ressemblant à des aphtes de moins de 5 millimètres de diamètre. Ces ulcérations sont superficielles et inflammatoires ; elles peuvent être très douloureuses pour l’enfant, gênant notamment l’alimentation et l’hydratation de ces derniers. Le plus souvent, une dizaine d’ulcérations sont présentes.
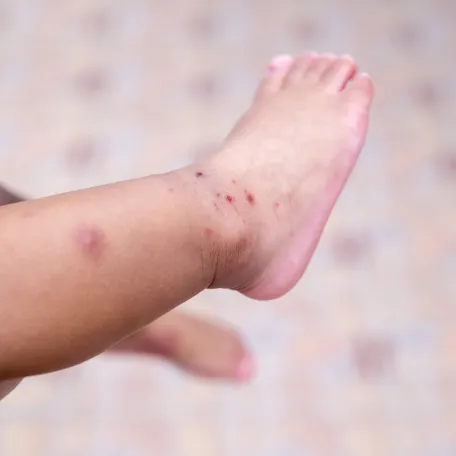
- L’éruption cutanée associée atteint typiquement les mains et les pieds.
Des petits éléments rouges (papules rouges) peuvent apparaître simultanément dans la bouche et sur les doigts, particulièrement autour des ongles ; le dos ou les paumes des mains, ainsi que sur la plante des pieds. Puis, comme dans la bouche, des vésicules vont se former sur ces papules.
Habituellement, les vésicules apparaissent en même temps sur toutes les régions du corps, leur apparition n’est pas douloureuse et n’occasionne pas non plus de démangeaisons sauf dans certains rares cas de formes plus sévères.
Le nombre de lésions sur le corps du malade varie d’une personne à une autre, généralement inférieur à 100. Dans les cas les plus étendus de la maladie pieds-mains-bouche, elles peuvent être plus nombreuses et atteindre les bras, les jambes et les fesses, voire le ventre et le dos.
L’éruption de la maladie pieds-mains-bouche dure environ 10 jours et l’enfant guérit spontanément. Il est immunisé contre la maladie, mais seulement pour la forme particulière de virus contractée. Comme il en existe de nombreux types, des symptômes similaires peuvent se manifester plusieurs fois, si d’autres formes de virus sont en cause. Toutefois, la plupart des sujets développent une immunité à ces virus, à mesure qu'ils vieillissent.
2. Quels examens faut-il faire ?
Le diagnostic de la maladie pieds-mains-bouche est généralement établi par le médecin lors d’un examen clinique. Il se base simplement sur les symptômes cliniques. La recherche du virus n’est généralement pas réalisée, sauf à des fins de recherche ou épidémiologique, afin de confirmer le type de virus responsable.
Les essais de réaction en chaîne de la polymérase (PCR) sont disponibles pour confirmer la présence des virus Coxsackie et des entérovirus. Les échantillons examinés sont généralement des frottis ou des biopsies de la vésicule, des échantillons des voies respiratoires supérieures ou des selles, ou encore des échantillons de liquide céphalorachidien si l’on soupçonne une méningite.
3. Quelle en est la cause ?
La maladie pieds-mains-bouche est une maladie très contagieuse qui est causée par un virus appartenant aux entérovirus, de type virus Coxsackie A16 (CA16), A6 (CA6) et A10 et plus rarement à l’entérovirus 71 (EV71). Ces virus sont membres des picornavirus (virus à ARN monocaténaires sans enveloppe).
- Le virus Coxsackie A16 est la cause la plus fréquente de la MPMB et induit généralement une infection peu grave.
- Le virus Coxsackie A6 est rare et est associé à une infection plus grave avec des lésions douloureuses, de la fièvre élevée, des lésions bulleuses se propageant dans des zones du corps généralement épargnées chez les enfants, y compris le dos des pieds et des mains, le tronc, les membres inférieurs, les avant-bras et le cuir chevelu, et parfois épargnant la muqueuse buccale2.
- L’entérovirus EVA71 est rarement la cause de la MPMB, mais il est considéré comme l’entérovirus le plus neurotoxique et a été associé à des épisodes épidémiques importants en Asie.
Les entérovirus se distribuent partout dans le monde. Dans les zones tempérées telles que la France, on observe tous les ans, en été et automne, une augmentation des infections à entérovirus. Cette augmentation peut s’observer dès le mois de mai mais survient le plus souvent en juin-juillet. Dans les zones tropicales, n’importe qui peut avoir la MPMB à tout moment de l’année.
Après une période de moindre transmission pendant le Covid-19, on observe actuellement une reprise de la circulation des virus responsables de la maladie pieds-mains-bouche au niveau des années pré-Covid-19.
4. Quelles sont les complications possibles ?
- La déshydratation
La complication la plus fréquente de la maladie pieds-mains-bouche est la déshydratation. Les lésions buccales étant douloureuses, elles peuvent rendre difficile la consommation de liquides, ce qui augmente le risque de déshydratation. Ce risque est plus important chez le nourrisson. Dans ce cas, l’enfant manque visiblement d’énergie, gémit et dort beaucoup. Il présente aussi un comportement inhabituel, une pâleur, des yeux cernés, une respiration rapide, une perte de poids.
- L’onychomadèse
Quelques semaines après la maladie, il peut arriver que les ongles se détachent d’eux-mêmes et tombent. Ce phénomène impressionnant peut atteindre un ou plusieurs ongles. Ce n’est ni dangereux ni douloureux et les ongles repoussent normalement dans les semaines suivantes sans laisser de séquelles.
- Une surinfection des lésions (une impétiginisation)
Elle peut survenir aussi bien cutanées que des muqueuses (lésions buccales). Les lésions deviennent rouges, suintantes et douloureuses.
- Maladies neurologiques et pulmonaires
Depuis une vingtaine d’années, de grandes épidémies sévissent régulièrement en Asie et dans le Pacifique. Le virus responsable est l’entérovirus 71. Il provoque des éruptions étendues parfois associées à de graves complications : méningites, encéphalite, mais aussi des complications cardiovasculaires et respiratoires (pneumopathies, etc.). Des cas d'encéphalite dues à l'entérovirus 71 mortelles ont été dénombrés lors de certaines épidémies. Ce type d’atteinte est rare en France.
5. Quel est le traitement ?
Il n’existe pas de traitement anti viral spécifique contre le virus et la guérison spontanée est la règle en 7-10 jours. Il est néanmoins nécessaire de prévenir les complications éventuelles.
- Prévenir la déshydratation
Il est possible de proposer des aliments froids à l’enfant pour le soulager. Il faut surtout éviter les aliments acides, salés et durs. Les purées et les soupes sont donc à privilégier.
Si votre enfant refuse de boire ou de manger parce que cela lui fait trop mal, vous pouvez lui donner des solutions de réhydratation orales disponibles en vente libre en pharmacie. Cependant, si l'enfant présente des signes de déshydratation sévère ou si vous avez des doutes sur la quantité à administrer ou la fréquence, il est préférable de consulter un médecin.
- Soins de la peau
Pour éviter la surinfection des vésicules, il faut adopter les bons gestes d’hygiène : Les douches à l'eau tiède avec un soin lavant dermatologique et, si nécessaire, l'application d'antiseptiques sont généralement préconisées. Il est important d'éviter de gratter ou frotter les vésicules afin de prévenir les infections secondaires et les cicatrices. L’utilisation de bains de bouche ou de gel similaire à ceux utilisés pour les aphtes et adaptés à l’âge de la personne atteinte peut être préconisée.
Éviction scolaire
Le pieds-mains-bouche ne requiert pas d’éviction scolaire, même si cette maladie est très contagieuse. L’enfant peut rester en collectivité, à condition que son état de santé le permette. Cependant, un renforcement des mesures d’hygiène est conseillé, pour limiter la propagation du virus au sein des collectivités, mais aussi dans la famille :
- Un lavage soigneux des mains,
- Un lavage des objets et du linge souillé,
- Une désinfection des surfaces,
- L’absence d’échanges d’objets, de vaisselle ou de linge avec un enfant atteint,
- Une précaution particulière lors du changement des couches des bébés avec si besoin le port de gants jetables,
- Un nettoyage soigneux de la literie.
- Comment prévenir la survenue de la MPMB ?
Un adulte en contact avec un enfant malade n’est pas contagieux s’il se lave les mains et nettoie les surfaces touchées par l’enfant malade.
Il faut aussi laver les mains des enfants contaminés avec du savon et de l’eau, surtout après être allé aux toilettes et avant de manger.
- Des vaccins existent mais ne sont pas préconisés pour l’instant en Europe chez les enfants.
Trois vaccins inactivés contre l'EV71 ont été approuvés et sont utilisés depuis 2016 en Chine. Ces vaccins ont démontré une efficacité élevée, avec des taux de séroconversion (d’apparition d’anticorps dirigés contre le virus) supérieurs à 90 %3.
L'administration du vaccin EV-A71 en deux doses est hautement efficace pour prévenir la MPMB, et l'utilisation généralisée du vaccin EV-A71 entraîne une réduction de l'incidence de la MPMB associée à l'EV-A71 et des cas graves causés par l'EV-A71.
- Cas spécifique des femmes enceintes :
La majorité des femmes adultes est immunisée contre les virus les plus fréquemment responsables de la MPMB. La contamination chez la femme enceinte non immunisée peut dans de très rares cas entraîner des complications pour le fœtus. Les mesures de prévention doivent dans tous les cas être appliquées en cas de contact avec une femme enceinte.
info Télécharger la fiche
Sources
- Peng Li, Yan Chen, An Tang, Fan Gao, Jian-Bo Yan, Seroprevalence of coxsackievirus A16 antibody among people of various age groups: a systematic review and meta-analysis, 2021, https://doi.org/10.1186/s13690-021-00688-z
- Julie Second, Charles Velter, Sophie Calès, François Truchetet, Dan Lipsker, Bernard Cribier, Clinicopathologic analysis of atypical hand, foot, and mouth disease in adult patients, 2016, https://doi.org/10.1016/j.jaad.2016.10.022
- Quanman Hu, Yaqi Xie, Fucang Ji, Fei Zhao, Xiaoru Song, Saiwei Lu, Zijie Li, Juan Geng, Haiyan Yang, Jinzhao Long, Yuefei Jin, Shuaiyin Chen, Guangcai Duan, Effectiveness of EV-A71 Vaccine and Its Impact on the Incidence of Hand, Foot and Mouth Disease: A Systematic Review, 2024, https://doi.org/10.3390/vaccines12091028