la dermatite atopique
À propos de cet article :
Prof. Delphine STAUMONT
-
Résumé
-
La dermatite atopique (DA) est une dermatose inflammatoire récidivante qui débute le plus souvent chez le nourrisson à partir de l’ âge de 3 mois. Sa fréquence a augmenté au cours des dernières décennies, surtout dans les pays occidentaux à niveau de vie élevé. D’ autres manifestations atopiques telles qu’ un asthme, une rhinite ou une conjonctivite allergiques sont souvent associées chez le sujet atteint de DA ou dans sa famille.
Les mécanismes de la dermatite atopique sont complexes, intriquant des facteurs immunologiques, génétiques, environnementaux avec une hyperréactivité de la peau aux allergènes normalement bien tolérés (poussières, acariens, poils d’ animaux…). La DA associe une sécheresse de la peau et des poussées d’ eczéma qui se présentent comme des plaques rouges, suintantes au début puis croûteuses.
Les localisations de la DA évoluent avec le temps : elles atteignent habituellement les joues, le front et le pouce sucé chez le nourrisson, puis les plis des coudes et des genoux chez l’ enfant. La DA s’ améliore dans la grande majorité des cas avec l’ âge, mais il n’ est possible de prédire, pour un individu donné, l’ âge à partir duquel elle va régresser. Parfois, elle persiste ou apparaît chez l’ adolescent ou l’ adulte, et elle atteint alors fréquemment le visage et le cou.
Aucun examen complémentaire n’ est nécessaire pour poser le diagnostic de DA. Les tests allergologiques ne sont pas systématiques et sont réservés à des cas très précis.
Le traitement de première intention de la DA repose sur l’ application de dermocorticoïdes en crème, le plus souvent, ou en pommade. Cette prescription, si elle est bien encadrée par le dermatologue, n’ est pas dangereuse pour l’ enfant. Il existe cependant fréquemment une « corticophobie » et de nombreuses idées reçues liées à la mauvaise réputation de ces traitements. Il faut y associer systématiquement l’ hydratation de la peau par des émollients et la suppression des agents irritants.
-
Qu’est-ce que c’est ?
Plusieurs dénominations, une même maladie
-
Autrefois appelée eczéma constitutionnel, cette maladie est maintenant appelée dermatite atopique ou eczéma atopique.
Epidémiologie
Fréquence
Environ 10 à 15% des enfants sont concernés par la DA en Europe. À l’échelle mondiale, des différences existent entre les différents pays suivant le niveau socio-économique : la fréquence de la maladie augmentant avec l' amélioration du niveau de vie. La DA touche environ 4% de la population adulte en Europe.
La fréquence des maladies atopiques a très fortement augmenté au cours des dernières décennies dans les pays industrialisés ou à niveau socio-économique élevé.
La théorie dite hygiéniste
La théorie dite « hygiéniste » suggère que les changements profonds de mode de vie ont un impact important sur le fonctionnement de notre système immunitaire. Cette théorie oppose deux catégories de personnes : celles vivant en milieu rural dont le système immunitaire est stimulé par des antigènes nombreux et très variés et qui développent peu de manifestations atopiques, et celles vivant en milieu urbain dont le système immunitaire est soumis à peu d' antigènes différents mais en plus grande quantité et plus souvent et qui développent nettement plus de manifestations atopiques. L' une des explications possibles pourrait être une modification de l' équilibre du fonctionnement du système immunitaire. Le rôle de la pollution environnementale dans le développement et l’aggravation des maladies atopiques a surtout été montré dans l’asthme, mais plusieurs études plaident en faveur de l’implication de la pollution urbaine et domestique (en particulier tabac) dans la DA.
Une maladie chronique pouvant toucher l’enfant et l’adulte
La dermatite atopique débute presque toujours chez le nourrisson ou l' enfant en bas âge. Elle commence généralement vers trois mois, mais parfois dès les premières semaines de la vie. La DA évolue en alternant poussées et phases de rémission. Elle peut durer de plusieurs mois à plusieurs années. L’évolution est le souvent favorable, la majorité des DA s' améliorant puis disparaissant au cours de l' enfance. 20% des DA de l’enfant persistent après l’âge de 8 ans, et 5 % après 20 ans. L’évolution prolongée concerne surtout les DA sévères. Ce n' est en tout cas pas parce qu' elles ont été plus ou moins bien traitées qu' elles persistent à l’âge adolescence ou à l’âge adulte. La DA peut plus rarement débuter à l’âge adulte.
Les aspects cliniques de DA
Les lésions cutanées de la DA peuvent prendre plusieurs aspects qui vont coexister du fait de l' évolution de la maladie alternant poussées et rémissions.
Les poussées d’eczéma
Les poussées commencent le plus souvent par une simple rougeur de la peau qui démange. La démangeaison est parfois difficile à reconnaître chez le tout petit enfant, mais elle est souvent à l' origine de troubles du sommeil. L' apparition de petites surélévations nombreuses et palpables, responsables d' une rugosité de la peau, complète le tableau d’eczéma.Une phase suintante peut faire suite à cette rougeur. Les surélévations se transforment en vésicules, toutes petites bulles de liquide qui se voient à peine, puis se rompent et libèrent un liquide translucide à la surface de la peau : c' est le suintement.
Une phase croûteuse survient ensuite au cours de laquelle des croûtes se forment sur les vésicules qui se sont rompues lors de la phase suintante.
Lorsque la DA perdure
D’autres lésions peuvent être présentes y compris en dehors des poussées : une lichénification qui correspond à une peau épaissie, quadrillée en surface et souvent pigmentée, des lésions de prurigo liées au grattage intense (qui sont des lésions épaisses, arrondies, profondément «ancrées» dans la peau).
Des localisations typiques
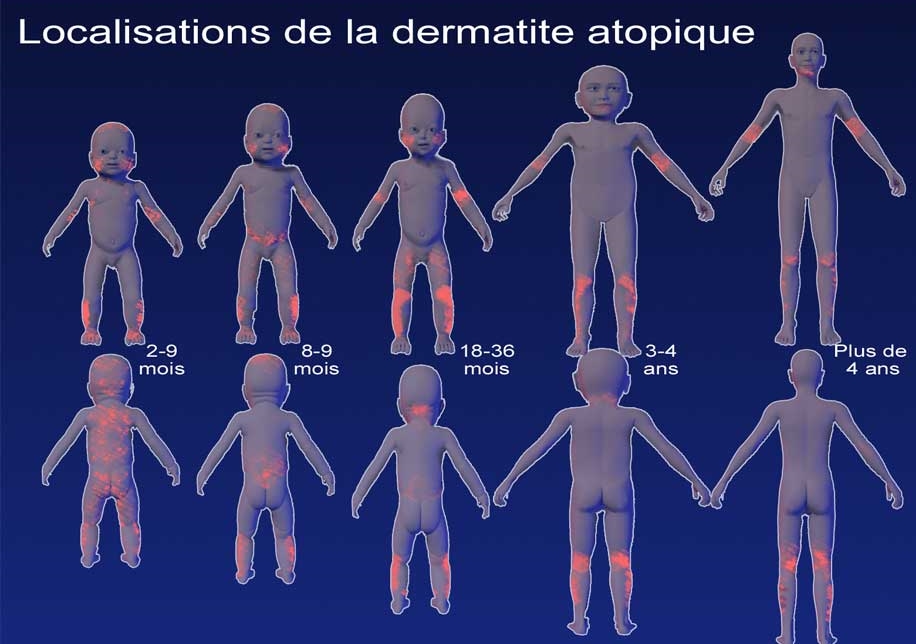
Localisation de la DA La localisation des lésions est caractéristique de la DA et elle dépend de l' âge.
Chez le nourrisson
Chez le nourrisson, l' atteinte concerne essentiellement le visage. Ce sont les parties bombées du visage qui sont touchées : le front, les joues, le menton, en épargnant le centre du visage et le nez en particulier. La face externe des bras et les cuisses sont fréquemment touchées. Parfois, certains nourrissons ont une atteinte plus diffuse qui concerne la quasi-totalité de la surface corporelle.
Chez l' enfant plus grand
Chez l' enfant plus grand, les lésions se localisent préférentiellement au niveau du cou, des plis du coude, des poignets et de l' arrière des genoux.
Chez l' adulte
Chez l' adulte, si la dermatite atopique persiste, l' atteinte peut être généralisée avec souvent un renforcement dans les plis des coudes et des genoux. Mais ce sont souvent le cou et le visage seuls ou de façon prédominante qui sont touchés par l' eczéma. Une atteinte des mains est également fréquente et parfois aggravée par l’activité professionnelle.
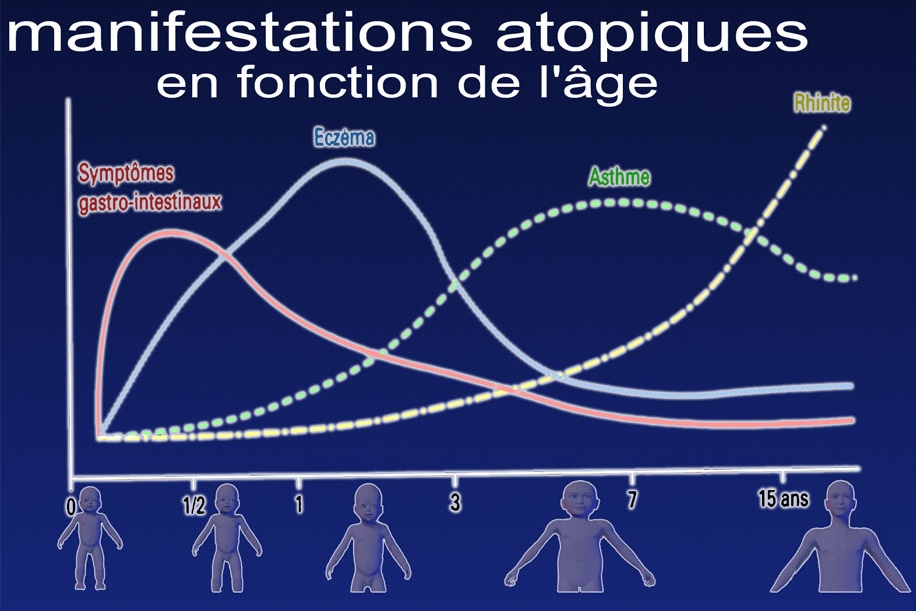
Manifestations atopiques en fonction de l’âge Les autres manifestations atopiques
Le terme d' atopie regroupe sous un même vocable différentes maladies chroniques : la dermatite atopique, l' asthme, les rhino-conjonctivites saisonnières (« rhume des foins ») et les allergies alimentaires. Au cours de sa vie, un individu peut faire une ou plusieurs de ces manifestations, simultanément ou à des âges différents de la vie (c’est ce qu’on appelle la marche atopique). Ainsi, chez l' enfant, d' autres manifestations atopiques peuvent s' associer à la DA ou apparaître au cours de sa vie : allergie alimentaire, souvent dès le plus jeune âge, asthme (un patient sur 4 ou 5 aura de l' asthme plus tard), rhinite et/ou conjonctivites allergiques souvent autour de l' adolescence. La DA n’est toutefois pas synonyme d’allergie.
Les complications infectieuses cutanées
Les lésions de grattage de l' eczéma atopique peuvent se compliquer d’une infection bactérienne, le plus souvent causée par le staphylocoque doré, un germe qui vit habituellement sur la peau. Cette infection n’est pas systématique même si la peau de l' atopique est souvent colonisée par ce microbe. C' est en cas de lésions pustuleuses et de croûtes jaunâtres qu' on doit évoquer cette complication.
L’infection peut aussi être virale en particulier par le virus de l' herpès. Ce virus, très fréquent dans l' environnement familial, à la crèche ou à l' école, peut infecter les lésions d' eczéma. Cette infection est parfois grave. Une modification rapide de l' aspect des lésions avec des douleurs, de la fièvre, une altération de l' état général nécessitent un traitement en urgence. La gravité potentielle de ces infections cutanées herpétiques justifie les conseils d' éviction du contact avec un proche ayant un « bouton de fièvre » (manifestation habituelle de l' herpès).
Les autres complications
L' eczéma de contact : il faut l' évoquer devant une localisation inhabituelle et/ou une persistance, voire une aggravation de l' eczéma malgré un traitement bien conduit.
Un retard de la croissance peut être lié à une DA sévère ou à un régime alimentaire trop sévère (et souvent injustifié). Ces retards de croissance se corrigent quand la maladie est traitée efficacement.
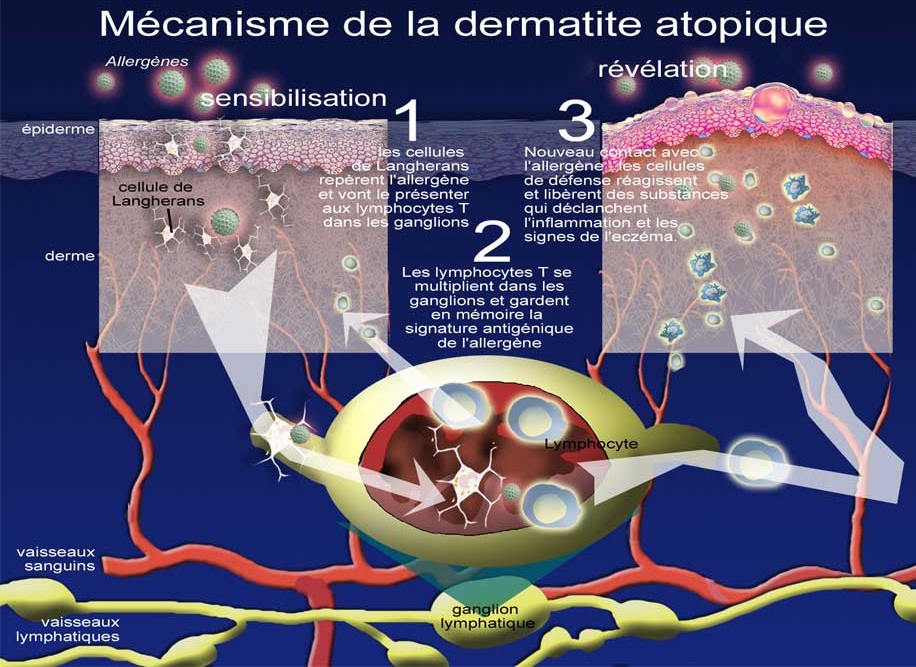
Mécanisme de la dermite atopique -
Les causes
Elles sont multiples et complexes
-
Les grandes causes de la DA sont le terrain atopique prédisposant, les altérations de la fonction de barrière de la peau, l’ hyper-réactivité du système immunitaire et certains facteurs de l' environnement qui favorisent l' apparition des poussées.
Un terrain prédisposant : le terrain atopique
Si l' un des parents est atopique, le risque pour les enfants de l' être également est augmenté. 50% à 70% des patients souffrant de dermatite atopique ont un parent du premier degré (père, mère, frère, sœur) qui en est ou en a été lui même atteint. Ce risque est encore supérieur si les deux parents le sont. Il existe donc indiscutablement une composante génétique dans cette affection qui se traduit par une transmission familiale.
L' atopie est la résultante d' anomalies transmises génétiquement qui vont contribuer aux anomalies de la fonction barrière cutanée et l’ hyper-réactivité du systéme immunitaire.
Une barrière cutanée anormale
Les altérations de la barrière cutanée expliquent la sécheresse de la peau atopique et sa perméabilité anormale aux irritants et aux allergènes présents dans l’ environnement. Ces altérations sont liées à un déficit en graisses (lipides) dans les couches superficielles de la peau, et par des anomalies de certaines protéines indispensables à la fonction barrière de la peau comme la filaggrine. Cette protéine permet à la couche cornée de s' organiser sous forme d' un filet ou d' un réseau très serré de filaments de kératine permettant ainsi la cohésion et l' imperméabilité de l' épiderme ce qui n' est pas le cas chez l' atopique. Le gène qui produit la filaggrine est anormal (on dit qu’ il est muté) chez certains patients atteints de DA, mais on peut avoir une mutation du gène sans développer une DA, et à l’ inverse, avoir une DA avec un gène de la filaggrine normal. La production de substances inflammatoires (appelées cytokines) lors des poussées d’ eczéma peut entraîner une diminution de la quantité de filaggrine, indépendamment de toute mutation génétique.
Une hyper-réactivité immunitaire
Les patients atopiques ont un système de défense immunitaire très réactif. Ici encore, chez certains patients, des gènes produisant des protéines impliquées dans la réponse immunitaires prédisposent le patient et des membres de sa famille à développer des maladies atopiques.
Les allergènes de l' environnement (pollens, poussières, savons irritants…), normalement bien tolérés, vont alors pouvoir « pénétrer » plus profondément dans l' épiderme à cause des altérations de la barrière cutanées sus-citées et venir stimuler le système de défense immunitaire (en particulier les lymphocytes). Ce système très réactif va réagir de façon excessive à ce qu' il considère comme une agression et entraîner une production de messagers de l’ inflammation (notamment des cytokines), ce qui va conduire aux signes cliniques de l' eczéma : démangeaisons, rougeur et suintement.
Des facteurs environnementaux aggravants
Les poussées de dermatite atopique peuvent ainsi être déclenchées par des facteurs environnementaux aggravant les altérations de la barrière cutanée et activant la réponse immunitaire : favorisées par le contact avec des irritants comme le savon, les détergents, les polluants, le tabac, les tissus rêches, certains aliments, la chaleur et la sueur. La sécheresse de l' air ambiant peut engendrer des démangeaisons et une poussée d' eczéma. Il est donc important d' éviter tout ce qui peut agresser la peau et d' éliminer ces substances de l' environnement ou au moins en contrôler les effets.
-
Quels examens ?
pour la dermatite atopique
-
Un diagnostic simple
Le diagnostic de DA est avant tout clinique. Il se base sur l' âge de survenue, le prurit, la sécheresse de la peau, l' aspect et la localisation des lésions ainsi que la notion de terrain atopique personnel et/ou familial. Les examens complémentaires ne sont pas nécessaires au diagnostic, ni à la prise en charge efficace de la maladie. De même, lLe suivi est essentiellement clinique. Aucun examen complémentaire ne permet d' annoncer à l' avance la disparition ou l' espacement des poussées.
Le bilan allergologique
Le bilan allergologique n' est pas systématique et doit être réservé à des cas particuliers
Le bilan allergologique n' est utile que dans certains cas restreints et en particulier chez l’enfant lorsque l' état cutané ne s' améliore pas malgré un traitement adapté et correctement suivi.
Ces tests peuvent aussi être utiles si un enfant présente des signes évocateurs d' une allergie alimentaire (urticaire, œdème localisé notamment péri-buccal, troubles digestifs, retard de croissance), ou d' une allergie respiratoire (asthme ou rhinite).
Les trois types de tests allergologiques
Leur pertinence doit toujours être évaluée en fonction de l’anamnèse et de la clinique.
-
Les tests cutanés
Les tests cutanés appelés « pricks tests »nbsp;: les allergènes testés, choisis en fonction de l' histoire de la maladie, de l' âge du patient, de son environnement et de ses habitudes alimentaires, sont déposés sous forme de gouttes sur la peau de l' avant-bras ou du dos. Une petite pointe fait une effraction superficielle et indolore de la peau pour mettre l' allergène au contact des cellules de défense de la peau. La réaction éventuelle, qui se manifeste par une papule, est comparée à un témoin négatif et positif. La lecture se fait 20 minutes plus tard. Le test est considéré négatif s' il n' y a ni papule, ni rougeur de la peau. Il est positif si une papule apparaît. Celle-ci est mesurée et comparée au témoin positif. Ces tests sont souvent suffisants pour affirmer la sensibilisation à un allergène, mais leur négativité ne permet pas pour autant d' exclure toute allergie.
-
Le dosage sanguin de certaines immunoglobulines
Le dosage dans le sang de certaines immunoglobulines impliquées dans les mécanismes allergiques appelées IgE spécifiques. Ce dosage seul n' est pas suffisant pour affirmer la présence d' une allergie, mais il confirme habituellement les résultats des prick-tests.
-
Le test de provocation orale
Le test de provocation orale ou TPO permet de prouver la responsabilité d' un aliment en le faisant ingérer au patient. Ce test est réalisé en milieu médical pour intervenir rapidement en cas de manifestation allergique aiguë dont la prise en charge doit être rapide.
Surveiller le poids et la taille
Chez le nourrisson atteint de DA, la surveillance des courbes de croissance est indispensable. Son ralentissement peut témoigner de la présence d' une allergie alimentaire associée, du retentissement de la dermatite sur la santé de l' enfant (sommeil altéré par le grattage) et sa qualité de vie, et donc témoigner de la sévérité de cette maladie.
Eczéma de contact
Un eczéma de contact à une substance chimique particulière (parfum, antiseptique, sel de métal comme le nickel, conservateurs des cosmétiques …) peut parfois aggraver ou entretenir un eczéma atopique. Les tests de contact dits « épicutané » ou « patch tests » sont réalisés chaque fois qu' une sensibilisation de contact est suspectée.
-
Les traitements
de la dermatite atopique
-
Principes du traitement
Le traitement de la dermatite atopique est symptomatique. Il ne vise pas à faire disparaître définitivement la maladie, mais à traiter les symptômes lors des poussées et à prévenir les récurrences par une prise en charge au long cours.
L’ objectif principal du traitement doit être la restauration de la qualité de vie du patient et de son entourage.
-
En cas de DA légère
Les traitements locaux (émollients, dermocorticoïdes et inhibiteurs de la calcineurine topiques) sont le plus souvent suffisants pour contrôler la maladie. Ces traitements locaux sont le plus souvent suffisants pour traiter une DA chez l’ enfant.
-
En cas de DA modérée à sévère, d’ échec des traitements locaux ou de réponse partielle à ces traitements avec persistance d’ une altération de la qualité de vie
Un traitement systémique (photothérapie, ciclosporine ou méthotrexate) peut être indiqué. Le recours aux traitements systémiques concerne principalement les 10 à 15% d’ adultes ayant une DA sévère. Ils sont cependant parfois nécessaires dans les formes les plus sévères chez l’ enfant et l’ adolescent. Le premier biomédicament indiqué dans la DA est disponible et remboursé en France depuis mars 2018. Sa prescription est réservée à la DA modérée à sévère en cas d’ échec, d’ intolérance ou de contre-indication de la ciclosporine.
Les traitements locaux
Les émollients
La sécheresse de la peau est l' une des caractéristiques de la DA. L' utilisation d’ émollients fait partie intégrante du traitement de fond de la DA car elle permet de prévenir les poussées d' eczéma et l' irritation de la peau en restaurant la fonction de barrière de la peau. Les émollients doivent être appliqués sur tout le corps et tous les jours, dans l’ idéal une à deux fois par jour après une douche rapide et un séchage par tamponnement avec une serviette douce. En cas de poussée, leur utilisation peut être interrompue sur les zones les plus inflammatoires, car ils sont alors souvent moins bien toléré dans cette phase aiguë. Ils seront alors remplacés par les dermocorticoïdes pendant la poussée, puis repris par la suite en traitement de fond. Des études ont montré que l’ utilisation précoce d’ émollients chez le nouveau-né à risque de DA (en raison d’ antécédents atopiques chez les parents) pouvait prévenir le développement de la DA.
Les dermocorticoïdes
Le traitement des poussées repose sur l' utilisation de topiques à base de corticoïdes appelés dermocorticoïdes. Ils permettent de traiter les lésions lorsqu' elles apparaissent et sont arrêtés quand elles s' améliorent.
La galénique (crème ou pommade) et la puissance des dermocorticoïdes prescrits sont déterminés par le médecin, en fonction de l’ âge du patient, tu type et de la localisation des lésions. Les dermocorticoïdes existent sous 2 formes : les pommades ou les crèmes. Les pommades sont plutôt réservées aux peaux sèches ou épaisses alors que les crèmes sont plutôt destinées aux endroits suintants et aux plis. Le niveau d’ activité des dermocorticoïdes doit être suffisant pour obtenir une bonne efficacité (pas d’ indication des dermocorticoïdes de niveau d’ activité faible y compris chez l’ enfant).
L' application doit se faire une fois par jour, le matin ou le soir, sur les zones présentant des lésions. Le traitement doit être poursuivi jusqu' à disparition complète des lésions. Il n' est nécessaire ni de masser, ni de mettre une couche épaisse de produit.
Il faut traiter vite et bien !
Il est souhaitable de traiter tôt et efficacement une poussée suintante qui commence, plutôt que d' attendre. En effet, le traitement local en réparant la couche cornée réduit plus vite l’ inflammation mais aussi la densité de microbes au niveau de la peau. Les risques d’ de surinfection sont donc limités par cette restauration rapide de la barrière cutanée. En pratique, les médecins préfèrent prescrire des dermocorticoïdes suffisamment puissants sur des durées courtes. Dès que les lésions ont disparu, il n' est plus utile d' appliquer le dermocorticoïde local, mais il faut prendre le relais avec une crème émolliente pour hydrater la peau. En cas de nouvelle poussée, les dermocorticoïdes doivent être repris de la même façon.
Il faut lutter contre la corticophobie des patients, de l’ entourage et parfois même des soignants !
Les dermocorticoïdes ont une mauvaise réputation qui tient au fait que beaucoup assimilent à tort leurs effets à ceux des corticoïdes pris par voie orale. Les effets secondaires indésirables souvent cités (fragilisation de la peau, infection, accoutumance, retentissement sur la croissance chez l' enfant…) sont en pratique très rarement observés. Ils n' apparaissent qu' à la suite d' un traitement trop intense et trop prolongé, c’ est-à-dire bien souvent lorsque le passage à un traitement systémique est indiqué. Au contraire, dans la réalité, le traitement est souvent insuffisant du fait d' une sous-utilisation du produit prescrit, à cause justement de la crainte de ces effets secondaires. Cette corticophobie doit être repérée car elle est à l' origine de nombreux échecs du traitement.
Les inhibiteurs de la calcineurine topiques
Les inhibiteurs de la calcineurine topiques sont des immunomodulateurs locaux, c’ est –à-dire des des médicaments ayant une action spécifique sur le système immunitaire. Il existe, dans cette nouvelle classe, 2 médicaments, le pimécrolimus et le tacrolimus, mais un seul est actuellement commercialisé en France sous forme de pommade : le tacrolimus.
Le tacrolimus pommade réduit efficacement et rapidement les signes et symptômes de la dermatite atopique.
Le tacrolimus à 0,03% peut être utilisé dans la dermatite atopique modérée à sévère de l' enfant de plus de deux ans à raison de 2 applications par jour sur toute la surface à traiter, jusqu' à disparition des lésions. Il peut être utilisé en cure courte ou en traitement au long cours intermittent (2 applications par semaine). Ce traitement n’ est malheureusement plus remboursé par la sécurité sociale.
Le tacrolimus à 0,1% est utilisé principalement dans les atteintes faciales de l' adulte, en particulier sur les paupières. Il peut être appliqué 2 fois par jour en cas de poussée et 2 fois par semaine en traitement préventif des poussées.
La prescription du tacrolimus se fait sur ordonnance pour médicaments d' exception et est réservée aux dermatologues et aux pédiatres. De nombreuses études menées chez l’ enfant et chez l’ adulte ont fait la preuve de son efficacité et de sa bonne tolérance y compris en cas de traitement prolongé. Quelques cas de cancers (cancers cutanés, des cellules sanguines ou autres) ont été rapportés lors de la surveillance de ces médicaments. Néanmoins, aucune preuve directe de la responsabilité des IMLinhibiteurs de la calcineurine topiques n' a pu à ce jour être établie dans la survenue de ces cancers.
La présence d' une infection herpétique évolutive est une contre-indication transitoire aux IML.
Les traitements systémiques
-
Les immunosuppresseurs « conventionnels »
Ils sont réservés aux cas les plus sévères de DA, en cas d’ échec des traitements locaux bien conduits et de retentissement important de la DA sur la qualité de vie. Ils sont le plus souvent nécessaires chez l’ adulte, plus rarement chez l’ adolescent ou l’ enfant.
-
La photothérapie (UVA et/ou UVB)
Elle peut être utile dans les cas de DA s’ améliorant en période estivale. Toutefois, la photothérapie doit être limitée dans le temps pour ne pas exposer le patient à un risque de cancers cutanés à long terme. La photothérapie réalisée chez le dermatologue ne doit pas être confondue avec les cabines de bronzage, qui n’ ont pas d’ intérêt thérapeutique dans la DA et exposent au risque de cancers cutanés.
-
La ciclosporine
Elle est la molécule qui est classiquement indiquée et remboursée en cas de DA sévère. Elle agit rapidement mais sa durée de prescription est limitée en raison d’ une toxicité rénale potentielle. Le risque pour la fonction rénale est cependant limité si la prescription est encadrée par une surveillance régulière du bilan biologique rénale et de la tension artérielle.
-
Le méthotrexate
C’est une autre option : même en l’ absence de remboursement dans cette indication, il est possible de le prescrire dans la DA car son efficacité été démontrée et qu’ il s’ agit d’ un traitement peu coûteux et facilement maniable par le dermatologue.
Les nouveautés thérapeutiques
Contrairement au psoriasis, aucune innovation thérapeutique n’ avait eu lieu depuis de nombreuses années. Plusieurs biomédicaments et petites molécules sont en cours de développement avancé voire désormais disponibles dans la DA et viennent enfin compléter notre arsenal thérapeutique dans les formes résistantes ou présentant des contre-indications ou une intolérance aux traitements conventionnels.
Une action ciblée sur les mécanismes biologiques qui sont spécifiques de la DA
Ces nouvelles molécules ont une action ciblée sur les mécanismes biologiques qui sont spécifiques de la DA. Leur intérêt est d’ être au moins aussi voire plus efficaces que les traitements classiques, mais aussi d’ être mieux tolérés sur le long terme.
Le dupilumab
Le dupilumab est un anticorps ciblant de manière spécifique le récepteur de deux cytokines, appelées interleukine 4 et 13, qui sont des substances présentes dans le sang et le peau et qui sont responsables de l’ inflammation de la peau et des altérations de la barrière cutanée. Ce médicament est disponible en pharmacie de ville et remboursé par la CPAM en cas de DA modérée à sévère de l’ adulte, après échec ou contre-indication ou intolérance de la ciclosporine. Il peut donc être prescrit en France après les soins locaux et la ciclosporine, mais pas en 1e intention.
Le dupilumab est administré par injection sous-cutanée tous les 15 jours. Son efficacité sur les démangeaisons et les troubles du sommeil est souvent rapide, mais il faut parfois être patient et attendre le 3ème ou le 4ème mois pour apprécier son effet sur les lésions d’ eczéma. Sa tolérance est très bonnes ; des conjonctivites peuvent parfois survenir sous dupilumab, mais elles sont le plus souvent améliorées par les soins locaux comme le tacrolimus appliqué sur les paupières et la collaboration de l’ ophtalmologiste. Le dupilumab va être disponible dans les mois à venir pour les adolescents atteints de DA sévère. Il sera également bientôt possible de le prescrire dans d’ autres maladies atopiques comme l’ asthme.
Autres médicaments
Plusieurs biomédicaments ciblant d’ autres cytokines impliquées dans la DA (interleukine 13 ou 31…) sont en cours de développement dans des essais cliniques.
Des médicaments qui ne sont pas des anticorps et qui sont de nature chimique comme tous les médicaments « classiques » (ils sont alors appelés petites molécules) seront également prochainement disponibles pour les patients présentant une DA sévère résistante aux soins locaux. Il s’ agit notamment des médicaments anti-JAK (dirigés contre des voies d’ activation dans les cellules de l’ inflammation) qui auront la particularité de pouvoir être pris par voie orale.
Fiches infos baricitinib (anti-JAK) et dupilumab, mai 2021
Le GREAT, Groupe de Recherche sur l'Eczéma ATopique (SFD) a publié des fiches infos PDF que vous pouvez télécharger ici sur le baricitinib et le dupilumab.
Les autres approches thérapeutiques
Un intérêt limité des antihistaminiques
Les médicaments antihistaminiques, indiqués dans certaines maladies allergiques, n' ont qu' un intérêt très limité dans la dermatite atopique, car ce n’ est pas l’ histamine qui est responsable des démangeaisons. Ils ne doivent donc pas pas remplacer les dermocorticoïdes. Ils peuvent être utiles en cas de maladie atopique associée comme la rhinite allergique.
La désensibilisation cutanée vis-à-vis des allergènes environnementaux
Elle a peu d’ intérêt dans la DA, dans la mesure où la présence d’ une sensibilisation vis-à-vis d’ un allergène comme par exemple les acariens a peu d’ impact sur la peau, contrairement à ce qui est observé dans la rhinite allergique ou l’ asthme.
Les cures thermales
Leur intérêt dans la DA n’ est pas formellement démontré, même si certains patients peuvent en tirer un bénéfice réel. Elles ne doivent pas se substituer aux traitements locaux et si besoin systémiques.
La prise en charge psychologique
Elle ne doit pas être oubliée en cas de retentissement important sur la qualité de vie. Des techniques telles que la sophrologie ou l’ hypnose peuvent être utiles notamment pour aider à contrôler les démangeaisons au quotidien.
Une place importante pour l' éducation thérapeutique
Il est souvent difficile pour les patients et les parents de comprendre la maladie, d' accepter son caractère chronique et de bien utiliser les traitements en particulier les dermocorticoïdes. C' est là que l' éducation thérapeutique prend toute sa place. Elle peut se faire au cabinet du médecin traitant et du dermatologue et/ou dans des structures spécialisées, souvent en milieu hospitalier avec une équipe pluridisciplinaire (dermatologue, pédiatre, allergologue, psychologue, infirmière, pharmacien…).
L’ objectif est d’ accompagner le patient et/ou l’ entourage en les aidant à acquérir les compétences nécessaires pour gagner en autonomie dans la gestion de la maladie.
-
-
Conseils pratiques
en cas de dermatite atopique
-
La dermatite atopique est une maladie dont le traitement s' inscrit dans la durée. En complément du traitement prescrit par le médecin, des mesures simples vont permettre d' en améliorer la prise en charge en augmentant l' efficacité du traitement et la qualité de vie des patients.
Éviter les irritants
Il faut éviter d' agresser la peau atopique en limitant le contact direct avec la laine, les tissus rugueux ou les synthétiques. L' utilisation de tissus à fibre fine, de vêtements en coton ou en lin considérés comme moins irritants, est préférable.
L' achat de lessives spéciales est inutile : une machine à laver le linge avec un bon programme de rinçage, une réduction de la quantité de lessive utilisée et uen éviction des adoucissants sont des mesures suffisantes.
Avoir une hygiène adaptée
La toilette
Les douches pas trop chaudes et de durée limitée sont à privilégier, mais il n’est bien sûr pas interdit de se faire plaisir de temps en temps avec un bain prolongé. Il est tout à fait possible, et même recommandé, de prendre un bain ou une douche pendant les poussées. L' usage de produits de toilette adaptés (pains surgras, syndets) est conseillé. Les savons trop détergents et parfumés, les bains moussants qui peuvent être irritants ou mal tolérés sont à éviter. L' ajout d' huile de bain est souvent pratiqué, même si son utilité n' est pas formellement prouvée.
Il faut couper régulièrement les ongles notamment chez les enfants pour éviter les lésions de grattage et la surinfection des lésions cutanées.
Puis-je pratiquer du sport ?
Il n’est bien sûr pas du tout interdit de se faire plaisir en faisant du sport, en allant à la piscine, à la mer…
En cas de transpiration importante et après la baignade ou la toilette, il convient de se rincer correctement et se sécher en tamponnant plutôt qu' en frottant. Cela permet d' éviter que la sueur ou d' autres produits irritants (chlore, sel de mer) restent au contact de la peau.
Pas de restriction alimentaire en dehors d’une allergie prouvée
Dois-je suivre un régime alimentaire ?
Il n’y a aucune indication à un régime alimentaire particulier dans la DA. Les allergies alimentaires doivent être prouvées par des tests cutanés voire un test de réintroduction sous surveillance avant d’envisager une éviction particulière. Les liens entre intolérance au gluten ou au lactose n’ont jamais été démontrés.
Intérêt de l' allaitement maternel
L' allaitement maternel, en cas de terrain familial atopique, si les parents ont souffert –ou souffrent encore- d' asthme ou d' eczéma, est habituellement conseillé mais l' effet protecteur de l' allaitement sur la prévention de la dermatite atopique n' a pas été formellement démontré.
Pas de contre-indication pour les vaccinations
La dermatite atopique ne contre-indique en aucun cas les vaccinations. Le calendrier vaccinal reste le même pour l' enfant atopique. Pour des raisons pratiques, il est parfois justifié de retarder transitoirement une vaccination pour attendre la fin d' une forte poussée.
Idées reçues, idées fausses
-
« C' est une allergie au lait de vache » :
C' est faux dans la plupart des cas !Une idée très répandue consiste à penser que l' eczéma est une forme d' allergie alimentaire et qu' il faut en rechercher l' allergène, le lait de vache étant l' un des premiers suspects. Cette idée est généralement fausse et hormis dans de très rares cas où il existe une association dermatite atopique -allergies alimentaires, l' alimentation et le lait ne jouent pas de rôle dans l' évolution de la maladie.
-
« C' est une infection par le staphylocoque doré » :
C' est faux dans la plupart des cas !L' aspect suintant des lésions de la dermatite atopique fait souvent redouter une surinfection. Il faut savoir que des bactéries, et le staphylocoque en particulier, sont présentes sur la peau normale sans provoquer d' infection. La présence de ces bactéries sur un prélèvement cutané n' est donc pas forcément synonyme d' infection.
-
« L' eczéma guérit à 3 ans, à 7 ans ou à la puberté » :
C' est faux, mais la DA s' améliore dans la majorité des cas avec l' âge !Une idée couramment répandue est qu' il y aurait un âge précis de disparition de la maladie. Un premier faux espoir circule sur la possibilité de la fin des manifestations vers 2 ou 3 ans, ce qui n' est pas toujours vrai. La puberté, elle non plus, n' est pas obligatoirement le signe de l' arrêt de l' eczéma, même s' il est vrai que, globalement, il s' améliore avec les années et finit par disparaître dans la très grande majorité des cas. Mais il n' y a pas de règle, et certains patients atopiques peuvent souffrir d' eczéma jusqu' à l' âge adulte.
-
« Guérir l' eczéma avec les corticoïdes fait sortir l' asthme » :
atopique par des corticoïdes pourrait déclencher un asthme. Cette idée est fausse.
C' est faux ! Certains parents pensent que le traitement de la dermatiteIl est vrai par contre que l' asthme est plus fréquent en cas de terrain atopique. Le risque de développer un asthme est 2 à 4 fois supérieur chez l' enfant atopique par rapport à l' enfant non atopique, ceci n' ayant aucune relation avec le traitement suivi pour l' eczéma.
-
« Les crèmes corticoïdes sont dangereuses » :
C' est faux, si on sait les utiliser !Le mot « corticoïdes » comporte pour les patients un certain nombre de représentations négatives à l' origine d' une corticophobie ou peur d' effets secondaires éventuels des corticoïdes. Même si cette peur est sans objet dans le traitement de la dermatite atopique, elle peut conduire certains parents à sous-utiliser le traitement prescrit. Il est donc important d' aborder clairement ce point avec son médecin et de lui faire part de ses craintes quant à l' utilisation des dermocorticoïdes.
-
-
La SFD soutient des projets de recherche
dans cette thématique
-
La recherche en dermatologie, un enjeu de premier plan
En France, plusieurs millions de personnes sont concernées par les maladies de la peau. La Société Française de Dermatologie, à travers son fonds de dotations notamment (FDD), soutien les projets de recherche de nombreux dermatologues.
Consultez notre site dédié
Tous les projets, l'actualité de la recherche dermato, les chercheurs derrière la recherche… :
-
Actualité
-
Il n’y a pas d’actualité pour cette thématique.
- Cet article vous-a-t-il été utile ?
Votre avis compte !
Cet avis ne sera pas diffusé sur ce site, mais uniquement transmis à notre comité rédactionnel.
Votre email ne sera utilisé que pour vous répondre uniquement si le comité le juge nécessaire.
Aucune demande d’avis médical ne sera répondue via ce formulaire, consultez un dermatologue.



