l’herpès génital
À propos de cet article :
Pr François AUBIN
-
Résumé
-
Il s'agit d'une infection virale, sexuellement transmise (IST), fréquente au début de la vie sexuelle.
Pouvant être longtemps cliniquement muette, elle peut se réveiller des années plus tard. Elle peut-être récidivante et gênante, et présente des risques pour l'enfant au moment de l'accouchement.
-
L’herpès génital, à quoi ça ressemble ?
Comprendre
-
Un virus gênant
Il s'agit d'une infection virale, sexuellement transmise, fréquente au début de la vie sexuelle. Pouvant être longtemps cliniquement muette, elle peut se réveiller des années plus tard. Elle peut-être récidivante et gênante, et présente des risques pour l'enfant au moment de l'accouchement.
L'herpès affecte en France environ 20 % de la population sexuellement active, et en particulier la tranche d'âge des 25-35 ans. La transmission du virus, l'herpès virus de type 2, se fait au cours d'un rapport sexuel avec un partenaire qui a des lésions actives, contagieuses, car contenant du virus, ou au contact d'une personne porteuse du virus sur ses muqueuses mais sans lésion apparente (personne asymptomatique) (50 à 90 % des cas).
Cette première infection, appelée primo-infection herpétique, est très souvent asymptomatique, ne s'exprimant par aucune lésion visible ou ressentie, et on ne s'en aperçoit alors pas.
Comprendre
Des lésions peuvent toutefois apparaître environ 5 à 10 jours après ce contact contaminant, soit au niveau de la peau, soit au niveau des muqueuses génitales. Elles se présentent alors sous forme de vésicules (voir illustration ci-dessus) ou de petites bulles douloureuses sur un fond rouge et inflammatoire.
La rupture de ces vésicules entraîne des ulcérations parfois très douloureuses qui guérissent sans séquelle en une huitaine de jours.

Récurence masculine de l'Herpès Chez la femme, ces lésions peuvent s'accompagner d'un œdème vulvaire très important, pouvant la gêner pour uriner ou même l'empêcher d'uriner. Il peut exister des ganglions dans les plis de l'aine (adénopathies inguinales), et parfois même de la fièvre. Quand elle s'exprime, cette primo-infection est donc très souvent assez bruyante et spectaculaire, en tout cas plus sévère que les épisodes de récidive qui viendront par la suite.
Le virus de l'herpès est capable de cheminer le long des nerfs pour aller se localiser dans un ganglion situé à proximité de la colonne vertébrale. Là, il s'endort, c'est-à-dire qu'il devient latent pendant une période qui peut être éminemment variable, de quelques semaines à plusieurs années… Il peut même ne plus jamais faire parler de lui. On ne sait pas aujourd'hui ce qui détermine la réactivation de ce virus. On sait en revanche que les récurrences (récidives) sont plus fréquentes au cours de la première année qui suit la primo-infection qu'au cours des années ultérieures.
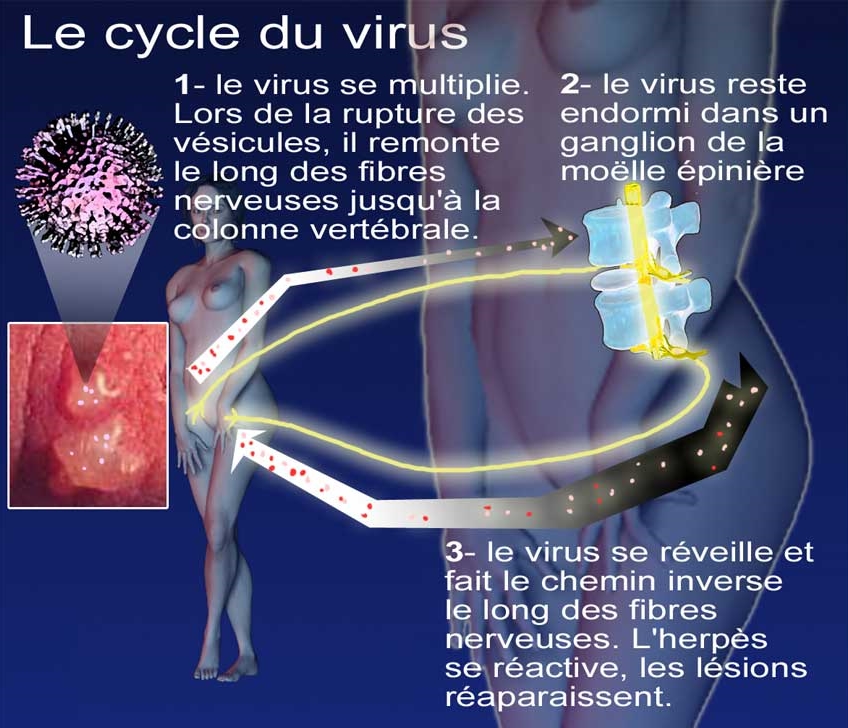
Réactivation de l'Herpès Lors d'une récurrence, ce virus migre au niveau du nerf dans le sens inverse, jusqu'au niveau des cellules épithéliales (cellules de l'épiderme) qu'il réinfecte. Il redonne ainsi les mêmes lésions, vésicules regroupées en « bouquet », puis ulcérations, mais ces lésions sont souvent moins intenses et moins nombreuses, et elles cicatrisent plus rapidement que lors de la primo-infection. Certains facteurs tels le stress, la fatigue, une autre infection, une baisse de l'immunité, une modification du climat hormonal (règles notamment), sont susceptibles de favoriser les récidives.
Lors des récidives, les lésions surviennent habituellement aux mêmes endroits et peuvent être précédées de quelques symptômes annonciateurs que l'on appelle prodromes, à type de picotement ou de brûlure. Les lésions suivent alors le même parcours : vésicules ou bulles, ulcérations puis cicatrisation.
Un des grands dangers de l'herpès génital est le risque de contamination de l'enfant au contact des lésions maternelles (vésicules ou ulcérations) lors de l'accouchement. Le risque pour l'enfant est alors de développer une encéphalopathie herpétique, c'est-à-dire une infection du cerveau par le virus de l'herpès, qui peut être gravissime. Une prise en charge obstétricale par une équipe spécialisée doit être proposée à toute femme enceinte présentant une primo-infection (c'est-à-dire un premier contact avec le virus de l'herpès) ou une récurrence herpétique pendant la grossesse. Une césarienne sera alors discutée au cas par cas.
-
Les causes de l’herpès génital
-
Une maladie virale bien capricieuse…
L'herpès génital est une infection sexuellement transmissible due à un Herpes Simplex Virus de type 2 le plus souvent, mais aussi parfois de type 1. Après la primo-infection, qui peut être totalement asymptomatique, les récurrences sont imprévisibles pouvant survenir après plusieurs années sans crise.
L'herpès génital est dû à un herpès virus appartenant à la grande famille des Herpes Virinae dont il existe plusieurs sous-familles : ?, ?, ?. Dans la sous-famille des Herpes Virinae ?, il existe l'Herpes Simplex Virus de type 1 (HSV 1), l'Herpes Simplex Virus de type 2 (HSV 2) ainsi que le virus varicelle zona (VZV).
Si pendant longtemps, l'HSV 1 était traditionnellement responsable des lésions herpétiques buccales et l'HSV 2 des lésions herpétiques génitales, aujourd'hui 20% des herpès génitaux sont également liés à l'HSV 1. Ainsi, près de 50% des primo-infections génitales sont aujourd'hui liées à l'HSV 1, probablement en raison du développement des rapports bucco-génitaux depuis le début des années 80, en particulier chez les jeunes. Les infections à HSV 1 semblent moins récurrentes et durent un peu moins longtemps que celles dues à l'HSV 2. Des doubles infections par du type 1 et du type 2 sont possibles, car il n'existe pas d'immunité (de protection) croisée.
La transmission du virus se fait par contact direct de muqueuse à muqueuse, lors d'un rapport sexuel avec quelqu'un qui a des lésions actives, c'est-à-dire contenant des virus, ou au contraire avec quelqu'un qui ne présente pas de lésions mais excrète du virus dans ses sécrétions génitales. Le virus infeste alors les cellules superficielles de l'épiderme (kératinocytes) ou des muqueuses. Ce virus est toxique pour ces cellules et entraîne leur ballonisation, c'est-à-dire leur gonflement.
Les cellules se nécrosent et se transforment alors en vésicules (voir 1ère illustration) ou en bulles puis en ulcérations (voir 2ème illustration) ou érosions. Le risque de contamination est d'autant plus élevé que les lésions sont à un stade précoce.

Érosion par herpès 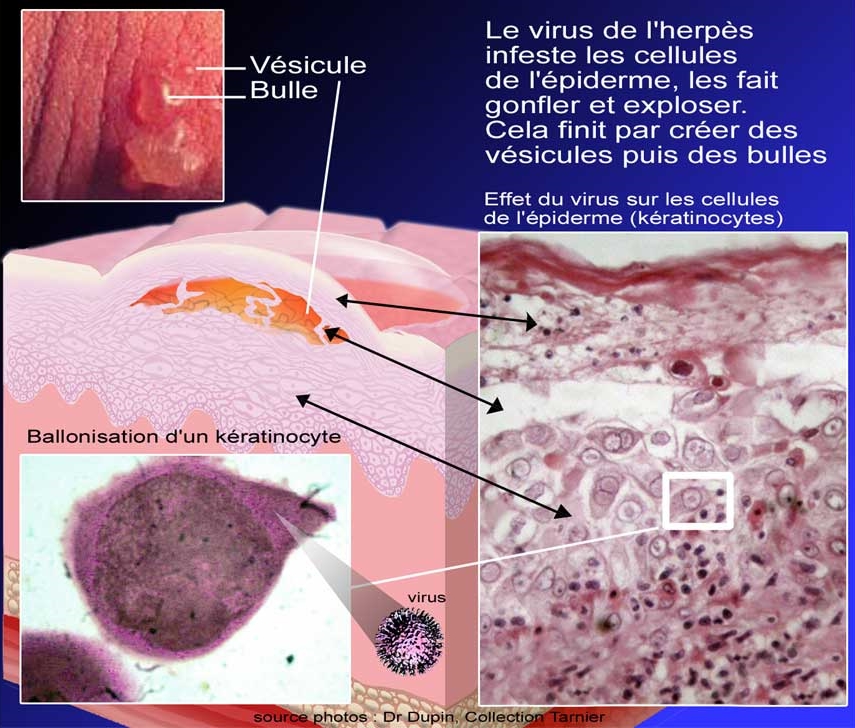
Vésicule d'herpès 
Réactivation de l'herpès En d'autres termes, les vésicules et les bulles sont plus contagieuses que les ulcérations, les croûtes ou les cicatrices. Ce sont donc les vésicules et les bulles qui sont les lésions les plus contagieuses car elles contiennent beaucoup de virus.
Une fois que les vésicules ou bulles ont éclaté, les virus libérés cheminent le long des nerfs avant d'aller se localiser dans un ganglion situé à proximité de la colonne vertébrale. Là, il s'endort, c'est-à-dire devient latent pendant une période qui peut être éminemment variable, de quelques semaines à plusieurs années… Il peut même ne plus jamais faire parler de lui. On ne sait pas aujourd'hui ce qui détermine la réactivation de ce virus. On sait en revanche que les récurrences (récidives) sont plus fréquentes au cours de la première année qui suit la primo-infection qu'au cours des années ultérieures.
Lors d'une récurrence, ce virus migre au niveau du nerf dans le sens inverse, jusqu'au niveau des cellules épithéliales (cellules de l'épiderme) qu'il réinfecte. Il redonne ainsi les mêmes lésions, vésicules regroupées en « bouquet » puis ulcérations, mais ces lésions sont souvent moins intenses et moins nombreuses, et elles cicatrisent plus rapidement que lors de la primo-infection. Certains facteurs tels le stress, la fatigue, une autre infection, une baisse de l'immunité, une modification du climat hormonal (règles notamment) sont susceptibles de favoriser les récidives.
-
Quels examens pour l’herpès génital ?
-
La recherche du virus au laboratoire peut être nécessaire en cas de doute diagnostique.
Le diagnostic d'herpès génital sur le simple aspect des lésions est parfois difficile. En cas de doute, il peut être utile d'avoir recours à un prélèvement réalisé au niveau des lésions qui apportera la certitude diagnostique.

Diagnostic au microscope Le diagnostic de l'herpès génital est avant tout clinique, c'est-à-dire qu'il est fait à l'inspection des lésions par un médecin expérimenté. Il ne s'agit pas d'un diagnostic toujours très facile, et il est important d'avoir une confirmation microbiologique du diagnostic au moindre doute. La mise en culture des virus prélevés au niveau des lésions, idéalement vésicules ou bulles très riches en virus, à défaut au niveau de l'ulcération ou de la croûte, reste la méthode de référence. Le résultat est obtenu en 48 heures. Une autre technique plus élaborée de biologie moléculaire, recherchant l'ADN viral, peut être envisagée, mais il s'agit d'une technique non remboursée.
Aucun intérêt des examens sanguins
La réalisation d'une prise de sang à la recherche d'une sérologie positive à l'herpès virus signant la présence du virus dans l'organisme n'a pas d'intérêt diagnostique. Elle peut avoir un intérêt épidémiologique, c'est-à-dire pour suivre l'évolution des infections au niveau d'une population.
Rechercher d'éventuelles autres maladies sexuellement transmissibles associées
La présence d'un herpès génital, qui est une infection sexuellement transmissible, doit faire rechercher de possibles autres maladies également sexuellement transmises. Il est donc important que le médecin inspecte l'ensemble de la région génitale à la recherche de Chlamydiae soit par l'analyse du premier jet urinaire chez l'homme, soit par prélèvement par un écouvillon au niveau du col de l'utérus chez la femme. Une prise de sang à la recherche d'une infection par le VIH, la syphilis ou l'hépatite B doit également être proposée.
-
Les traitements de l’herpès génital
-
Aucun intérêt des traitements locaux
Il n'existe pas de traitement définitif de l'herpès, et si les traitements locaux quels qu'ils soient n'ont jamais démontré leur efficacité, les antiviraux administrés par voie orale permettent de diminuer l'intensité et la durée de la poussée ainsi que les douleurs.

Antiviraux Bien qu'elles soient régulièrement utilisées, aucune étude scientifique n'a à ce jour démontré l'intérêt des crèmes antivirales, quelles qu'elles soient, ni sur la durée de l'épisode, ni sur la prévention des récidives.
Intérêt des antiviraux par voie orale
Historiquement, l'efficacité du premier agent antiviral (l'aciclovir) a été découverte sur le modèle de l'herpès dans les années 70. Les antiviraux par voie orale peuvent avoir un intérêt sur une période de 5 à 10 jours lors d'une primo-infection herpétique, car ils diminuent la durée de l'épisode ainsi que la durée de la douleur.
Les antiviraux ont également démontré leur intérêt lors des récurrences avec des traitements courts, de l'ordre de 5 jours. Ces traitements sont d'autant plus efficaces qu'ils sont pris tôt lors de la poussée. Il est donc conseillé de les prendre dès les premiers symptômes.
Il n'existe, a priori, pas de résistance chez les sujets ayant une immunité normale. En revanche, il existe des résistances en cas d'immunodépression (baisse des défenses de l'organisme).
Intérêt d'un traitement préventif
Le traitement préventif n'est indiqué que chez les personnes présentant au moins 6 récurrences par an. Le traitement se prend ainsi tous les jours pendant 9 mois ou 1 an. Ce type de traitement permet de réduire de façon notoire le nombre d'épisodes.
Au cours des poussées, il est recommandé d'utiliser un préservatif tant que subsistent les lésions afin de limiter les risques de contamination du partenaire.
La protection n'est toutefois pas totale, notamment en cas de localisations cutanée ou vulvaire des lésions.
-
Quels conseils suivre ?
-
Démystifier l'herpès génital
L'herpès génital est une infection sexuellement transmissible, mal prévenue par le port du préservatif. Il n'existe pas de risque de contamination indirecte, le virus étant très fragile en milieu extérieur. Des précautions doivent être prises au cours de la grossesse, car il existe un danger en cas de contamination de l'enfant pendant l'accouchement.

Le préservatif n'est pas sûr à 100 % La survenue d'un herpès génital au sein d'un couple stable ne doit pas nécessairement faire suspecter un rapport extraconjugal. En effet, l'herpès a pu être contracté il y a très longtemps, au début de la vie sexuelle d'un individu, être resté latent, c'est-à-dire endormi, pendant des années, et resurgir inopinément, des années plus tard, à la faveur d'un stress, d'une fatigue, d'une autre infection ou même parfois sans aucune raison…
Le préservatif ne protège pas totalement de l'herpès
Le préservatif évite la contamination au contact des lésions situées sur les muqueuses ou à partir des sécrétions génitales chez quelqu'un ne présentant pas de symptômes, mais pas la contamination par les lésions cutanées ou vulvaires. Le port du préservatif est donc recommandé en cas de lésion visible, lors des poussées.
L'herpès ne s'attrape pas n'importe où, ni n'importe comment
Le virus de l'herpès est un virus fragile, qui ne vit que très peu de temps en dehors de son hôte. Il n'existe donc pas de risque de transmission indirecte dans les piscines ou par le siège des toilettes. La contamination ne s'effectue que par un contact direct, intime, et prolongé.
Quelques mesures à prendre en cas de grossesse
Un des grands dangers de l'herpès génital est le risque de contamination de l'enfant au contact des lésions maternelles (vésicules ou ulcérations) lors de l'accouchement. Le risque pour l'enfant est alors de développer une encéphalopathie herpétique, c'est-à-dire une infection du cerveau par le virus de l'herpès, qui peut être gravissime. Une prise en charge obstétricale par une équipe spécialisée doit être proposée à toute femme enceinte présentant une primo-infection (c'est-à-dire un premier contact avec le virus de l'herpès) ou une récurrence herpétique pendant la grossesse. La prescription d'aciclovir peut être recommandée en fin de grossesse (conférence de consensus 2002) et une césarienne sera alors discutée au cas par cas.
-
La SFD soutient des projets de recherche
dans cette thématique
-
La recherche en dermatologie, un enjeu de premier plan
En France, plusieurs millions de personnes sont concernées par les maladies de la peau. La Société Française de Dermatologie, à travers son fonds de dotations notamment (FDD), soutien les projets de recherche de nombreux dermatologues.
Consultez notre site dédié
Tous les projets, l'actualité de la recherche dermato, les chercheurs derrière la recherche… :
- Cet article vous-a-t-il été utile ?
Votre avis compte !
Cet avis ne sera pas diffusé sur ce site, mais uniquement transmis à notre comité rédactionnel.
Votre email ne sera utilisé que pour vous répondre uniquement si le comité le juge nécessaire.
Aucune demande d’avis médical ne sera répondue via ce formulaire, consultez un dermatologue.







